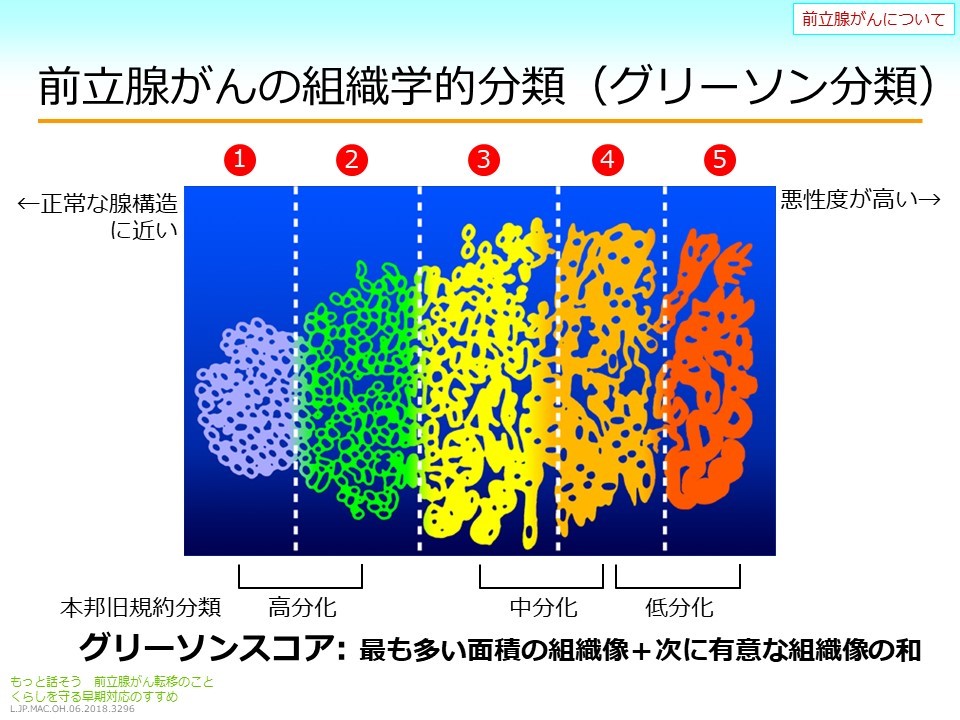
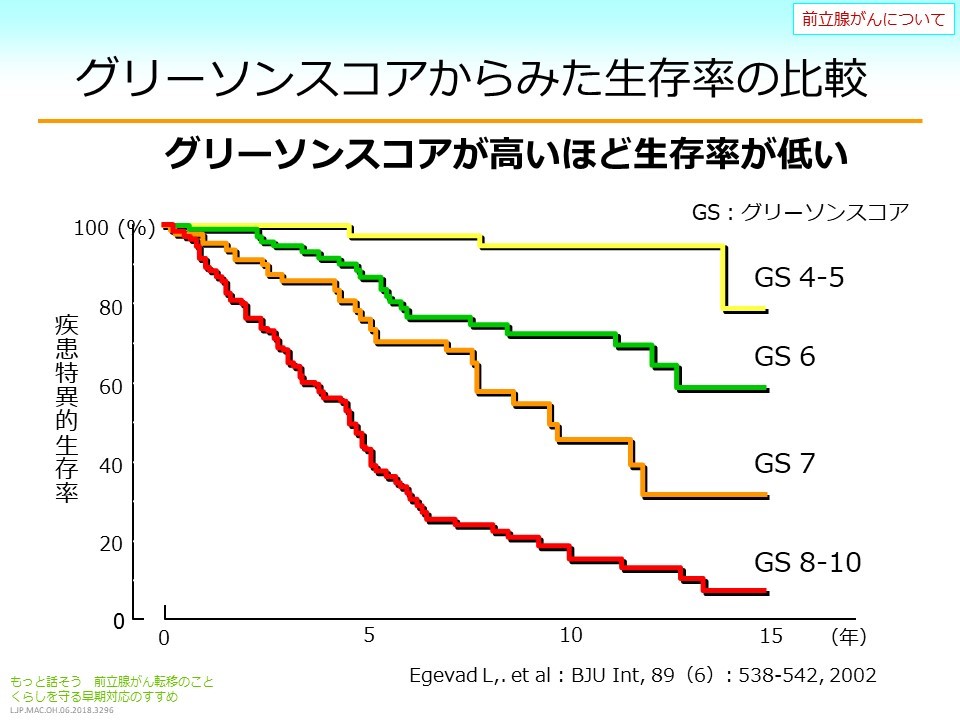
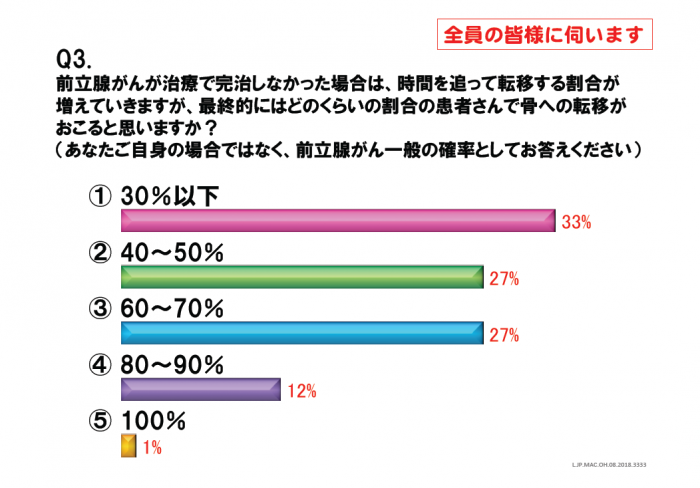
一人ひとりが当事者となり血液がんを考える。
「かながわ血液がんフォーラム2019」をレポート
2019年11月9日、横浜情報文化センター・情文ホールにて、神奈川県と認定NPO法人キャンサーネットジャパン、一般社団法人グループ・ネクサス・ジャパン、はまっこ(多発性骨髄腫患者・家族の交流会)の共催で「かながわ血液がんフォーラム2019」を開催しました。血液がんの患者さん、ご家族に限らず広く一般の人が血液がんを知り、学び、集う場作りを目指し、多数の医療関係者の協力のもと科学的根拠に基づく最新の医療情報を発信。会場には献血協力者、ドナー登録者なども集い、フォーラム参加者は433名、全セッション参加者の延べ人数は合計で739名を数えました。盛況でした多彩なセッションをピックアップしてレポートします。
取材・執筆/北林あい 撮影:AKANE
オープニングトークで言及、造血幹細胞移植の現状と課題
フォーラムの幕開けを飾ったのは、金森平和先生(神奈川県立がんセンター副院長・血液内科部長)によるオープニングトーク。「骨髄移植(造血幹細胞移植)とは」「国内の移植状況」「骨髄・末梢血幹細胞提供の実際」「バンクドナーのコーディネートの現状」「ドナー登録と骨髄提供に関する課題」について語っていただきました。
血液がんの移植治療に不可欠なのがドナーの存在であり、2019年までに、骨髄バンクからの移植数は23,000件以上、臍帯血バンクからの移植数は17,000件以上となっています。金森先生の話で特に印象に残ったのは、コーディネートの現状について。「約22万件をコーディネートしても移植に到達するのは11,000人。移植率は4.9%に留まっています。HLA型の適合通知を受け取ったドナー側の都合でコーディネートが終了になるケースは多く、その場合、一から新たにドナーを探す必要があります。それが移植到達までに時間を要する一因であり、日本の移植医療の現状」と語りました。日本骨髄バンクが行ったドナーコーディネート終了理由の調査(2015年度実績)では、ドナー側の理由による終了が93%、そのうち健康理由以外が66%。具体的には、育児や仕事で都合がつかない場合が43%、連絡が取れない場合が35%。多くのドナー候補者と連絡を取れずコーディネートを諦めざるを得ない状況です。骨髄提供を断ったドナー側からは、強い不安感がある、職場・家族の理解が不十分、年休が取りにくい、休暇制度がないという声が届き、心理面と職場環境面のサポートが急がれます。
骨髄ドナー登録者数の推移を見ると、20代、30代での登録が多く40代が最多。40代の登録者は15年後に提供可能年齢の「55歳以下」を超えるため、「安定して骨髄提供を受けられる社会にするには、若い年代のドナー登録が必須。そして、バンクドナーを支える家族、職場、環境も含めた第二のドナーの理解・協力・支えが不可欠」と訴えました。
「移植医療」の現状を知り、将来を考えるパネルディスカッション
オープニングのパネルディスカッションには、金森平和先生、鬼塚真仁先生(東海大学医学部付属病院 血液腫瘍内科 准教授)、秋山典子さん(横浜市立大学附属病院 中央無菌室 HCTC)、浅野史郎さん(神奈川大学 特別招聘教授)、間島悠介さん(神奈川県骨髄移植を考える会)の5名が参加。それぞれの立場で移植医療に携わる5名が今感じている「課題」を投げかけ、司会の町永俊雄さんと共に議論を深めました。
- 鬼塚真仁先生「ドラッグラグと検査を阻む保険制度の問題」
鬼塚先生が言及したのは、現場の医師が抱える課題ついて。一つは、海外で投与可能な薬剤が日本で使用できないドラッグラグの問題。もう一つは、同種移植において治療効果の判定を行う重要な検査を保険診療で行えない現状。後者は、実際は行っているものの保険請求できず、患者さんや研究室が高額な検査費用を負担しています。治療の選択に関わる遺伝子変異の測定や治療効果をはかる検査が、保険診療の壁によって行えていないと言います。
前者の課題に対し秋山さんは、「エビデンスが未確立なものを試さないと医療は進歩しません。しかし治験者に負担がかかるのも事実。治験コーディネーターを含め様々な人が参加して医療を進歩させる社会作りが必要」とコメント。鬼塚先生は、「新薬を国内に入れるには製薬会社が治験を行う努力が必要。一方、国内で使用可能な薬剤を適用外の症例に使えるようにするには、医師主導で臨床試験を行い安全性と効果を証明する必要がある」と語りました。
後者の保険制度に関わる課題について金森先生は、「日本でも未承認薬に対する特殊な検査を保険で認め、保険対象外の薬剤を提供する流れになりつつあるが、造血幹細胞移植の分野は遅れている」と説明しました。
- 秋山典子さん「意思決定支援 ~誰もが治療の当事者になる~」
秋山さんは移植コーディネーターの立場から、移植医療で難しくもあり大切な「意思決定支援」をクローズアップ。「患者さん、ドナー、医療者を含めて移植医療の当事者と捉え、私の役割は治療を意思決定支援という形でサポートすることです。患者さんとそのご家族にどのように説明し、理解を求め、同意を得るかという部分に関わってきました」とコメント。血縁ドナーの場合は選択を迫られる家族に対し、「どのように負担感、責任感をクリアしていくかが課題。ドナー側の葛藤には個別性があり、年齢、ライフサイクル、社会的背景、経済状況など、どんな条件下で治療を選択するかで不安の大きさは異なります。また兄弟間の移植の場合、子どもより親の意思がポイントを占めるため、ドナーになる子どもの状況と様子によっては権利を擁護し、移植ソース変更の相談や提案もコーディネーターの役割と考えています」
金森先生は、「移植はチーム医療でなければ成り立ちません。たえずカンファレンスを行い、意思決定も患者さん一人ではなく周りがサポートとサジェスチョンをしながら行うのがベスト」とコメント。
血縁ドナーに対する医師の関わり方について鬼塚先生は、「医師は病気を治したいので『移植しますよね』というニュアンスでドナーと接してしまいがち。そうならないように、我々は患者さんとドナーの主治医をわけて、ドナーにはリスクまで医学的に説明しています。また、医師が考えるのはどうすれば治るのか、どんな合併症が起こるかという治療に関わることで、家族の不安には応えられないことが多い。ですから、秋山さんのような移植コーディネーターが医師に足りない言葉を埋めて、ご家族、患者さん、医療スタッフの信頼関係を固めてもらっています。移植コーディネーターは移植医療になくてはならない存在です」
血縁者のサポートが望めない単身者への支援に話題が及ぶと、鬼塚先生は「血縁ドナーの選択ができない場合は、骨髄バンクや臍帯血バンクという選択肢があります。ただし移植後、GVHDなどを一人で乗り越えるのは困難。移植後の生活リスクを説明したうえでどのように支援していくかは課題と言えます」
- 浅野史郎さん「移植を待つ患者の心配事」
2009年、浅野さんは成人T細胞白血病(ATL)を発症し、奥様のサポートもあり骨髄移植を行いました。
「ドナーを待つ患者の心配事は、ドナーが見つかるのか、見つかったとしても提供に至るのかという点です。白血病の中でも治りにくいATLを告知され、医師に骨髄移植しか治る道はないと言われたときは足がガクガクと震えました。移植は60歳までという知識が自分の中にあり、当時の私は61歳。一時は移植を諦めかけましたが、医師から移植可能と言われたときは安心しましたね。移植は無事に終わり当初の心配事は杞憂に終わりましたが、移植後はGVHDで肺炎を発症し大変でした」
移植を行うにあたり合併症や治療の副作用の説明も大切です。鬼塚先生は、「移植後の合併症で約3割の患者さんが亡くなるのが現実。合併症による死亡リスクやGVHDを発症したときの治療を事前に伝え、安心して移植に臨める環境を作っています」とコメント。秋山さんは、「移植についての説明時に移植後の合併症について医師からも説明がありますが、移植コーディネーターからも伝えています。今は治療に関わる『チーム』として、LTFUも含め移植後の生活をどのようにサポートするべきか考えていきたい」と述べました。
- 間島悠介さん「ドナー登録者を増やす有効な手段を模索中」
2度の骨髄提供を行った間島さんが実感しているのは、「骨髄移植の正しい知識が浸透しておらず、世間の関心が薄い」ということ。「なぜそう思うかというと、骨髄液の採取のため入院する旨を職場の同僚に伝えると、『すごいね、偉いね、痛いんでしょ』という答えが8割。すごいね、偉いねという言葉は、自分と切り離した他人事としての認識の現れだと感じます。自分事として捉えドナー登録する人を増やすには、子どもの頃からの教育が必要では。小学校の道徳の授業で議論してほしいテーマです」
ドナー登録をしても提供に至らないケースについて金森先生の考えは、「例えば20歳でドナー登録した独身者は10年、20年後、結婚して子どもを授かり、職場では重要なポジションに就き、環境の変化からHLA型が適合しても提供を断るケースはあります。大事なのは登録時のモチベーションを保つことであり、骨髄提供を断っても別の方法で骨髄バンクに花を添えることは可能だと思います」。鬼塚先生は、「ドナーになった理由を聞くと、近しい方が血液がんを発症したケースが多いです。しかし、そうした特別なきっかけがないとドナーになろうと思えないようでは登録までのハードルが高い。骨髄バンクやボランティア団体に頑張ってもらい、提供しやすい雰囲気を作ってほしいです。」
最終ディスカッション「血液がんの治療が目指す未来」
- 鬼塚真仁先生
「かつて我々の目標は、とにかく病気を治すことでした。今は治るのは当たり前で発症前のQOLに戻すことが目標です。患者さんにとってはQOLの回復が大事であり、それは医師だけでは叶わず、リハビリや栄養などに関わる様々なスタッフがいて実現でき、それをまとめていただいているのが移植コーディネーターです。今はチーム医療で移植患者さんを捉える流れになっています。退院後の生活支援や職場復帰がゴールであり、その点は10年前、20年前の移植医療とは大きく異なっています」
- 秋山典子さん
「血液がんに限らずがん患者さんは他者に病気を知らせることをためらうことも多く、がん患者さんを受け入れて支援していく社会的な環境が、日本は未熟だと感じています。ドナーになることについても社会が普通の事として支援し、企業はドナー休暇を認め、自治体は保証を考慮していく必要があり、患者さんの社会復帰を後押しするために支援の輪を広げていく意識が大事だと感じています」
- 金森平和先生
「移植医療を受ける患者さんを治し社会復帰させるには、『ドナー』という支援者と患者さんとドナーを支える『社会』という両輪の支援がないと難しい。具体的な枠組み作りが必要だと思いました」
- 間島悠介さん
「今日、改めてこれから自分に何ができるのか考える機会になりました。私の原点であるドナー登録説明員という役割を通してしっかり情報を伝えていきたいと思います」
- 浅野史郎さん
「白血病の特異性は、医療者以外に『ドナー』が関わるという点です。そうやって命が救われるシステムの中で自分が病気を克服したと実感できたのはいい経験でした。社会が支え合うことでより良い結果を生み出せるという、わかりやすい例が血液がん。このしくみが日本の社会を変えるのではないかと思っています」
悩みをシェアしつながりを生む「AYA世代の集い」
15歳から39歳の血液がん患者さん同士が語り合う「AYA世代の集い」。AYA世代で血液がんを経験した、増田真彦さん、梅津薫さん、橋本正一さん(造血幹細胞移植患者会「心愛の会」「勇希の会」)がファシリテーターを担当。参加者は3名が悪性リンパ腫の経験者、そして「同世代のがん経験者とつながりたい」と血液がん以外の患者さんも参加しました。
最初の話題は、AYA世代が直面する妊孕性について。「2児の母ですが、診断時に3人目を希望するか医師に聞かれ、『希望していない』と伝え卵子凍結はしていません」「卵子の凍結保存を選択しました。県の制度を利用し、妊孕性温存治療に必要な費用の一部助成を受けましたが、それでも大きな出費でした。現在、抗がん剤治療により閉経中。凍結保存はしたけれど果たして妊娠できるか不安です」と女性参加者。ファシリテーターの橋本さんは男性の立場から、「私は36歳の時、精子の凍結保存を選択しました。現在52歳で独身。でも、保存しておけば子どもを授かる可能性はゼロではなく、自分の選択を前向きに捉えたい」とコメント。精子・卵子の凍結保存をしても必ず妊娠できるわけではなく、まずは病気を治すことが先決という現実もあり、様々な葛藤が伝わってきました。
「今後の不安」に話が及ぶと、真っ先に語られたのは「お金と仕事」。「正社員なので傷病手当金をもらえましたが、もし仕事を辞めたら再発の不安がある人の再就職は難しそう」「私は半年ごとに契約が更新される雇用形態なのでそのたびに不安」といった声が聞かれました。雇用形態など状況は様々ですが、お金と仕事の問題は治療の継続に直結するため常に不安を抱えているようです。
しかし、不安を抱えながらも日々を生きる気持ちは前向きです。「できること、食べられるものを楽しみたい。今はフラダンスが楽しい。趣味がはり合いになっています」「少し先の待ち遠しいことを探すように意識しています」と語り、できないことよりできることに目を向け、「今日」を自分らしく生きようとする姿勢が印象的でした。
今回、みなさんが共通して感じていたのが、「同世代の血液がん患者と出会う機会が少ない」という現状。AYA世代が直面する結婚、出産、仕事などの悩みをシェアし、様々な価値観に触れ、有効な情報を得る場作りの必要性を強く感じました。
ドナーと移植経験者が本音を交えた「血縁ドナーの集い」
「血縁ドナー」とは、兄弟・姉妹・親子など患者さんと血縁関係にあるドナーの事。初開催となるこの集いは、自身も弟さんに骨髄提供をしたCNJ理事の古賀真美氏の発案で実現。司会は大野明美さん(神奈川工科大学看護学部看護学科 講師)、アドバイザーは秋山典子さん(横浜市立大学附属病院 中央無菌室 HCTC)が担当しました。
今回の「血縁ドナーの集い」には、「ドナーの気持ちが知りたい」という思いで、骨髄バンクを通して移植した血液がん患者さんも参加しました。「ご家族と白血球の型であるHLA型が適合したときの気持ちは?」と、移植経験のある患者さんに問いかけた大野さん。血縁者から骨髄提供を受けた参加者は「移植にはリスクがあるので、移植をしていいのか迷った時期がありました」。「私は子供とHLA型がフルマッチで、親子間では珍しいケースだと主治医も驚いていました。子供は『親孝行できる』と喜んでいましたが、周りから『お母さんを助けるために生まれてきたんだね』と言われるたび、有り難いと感じる一方で不憫だとも思った」とコメント。
家族の関係性は様々で、家族が発病しても「私はドナーになりたくない」というケースはあり、第三者の「家族なのだから提供するのが当たり前」という勝手な常識は、患者さんと家族を追い詰めるという意見も聞かれました。秋山さんは移植コーディネーターの立場から、「HLA型が一致してドナーになることに不安を覚えるご家族もいます。なので『よかったですね』ではなく、血縁者間で一致した確率に対して『すごいですね』と言葉を掛けるようにしています。当事者が一番望ましい状況に導けるよう尽力したい」とコメントしました。
また移植経験者は、「『ありがとう』が言いやすいのは移植を受ける側。ドナーは自制心が働き感情に蓋をしがちなのでは」と発言。ドナーの胸中を察するコメントが聞かれたのは、ドナーと患者さんが共に語り合えた成果ではないでしょうか。
秋山さんは、「家族の形や思いは様々です。移植後、元の家族関係を取戻し、それぞれの家族に合った関係性が築けるようドナーが本音を言える場作りをしていきたい」と締めくくりました。
闘病の支えになる情報と勇気を発信する「多発性骨髄腫体験談」
長い治療の様子とその経過、心の支えにしたことなどを語ってくれたのは、2名の多発性骨髄腫サバイバー。司会は建部美由紀さん(多発性骨髄腫患者・家族の交流会「はまっこ」)が担当。オブザーバーに仲里朝周先生(横浜市立市民病院血液内科 診療科長)を迎え、質疑応答では高橋寛行先生(神奈川県立がんセンター血液・腫瘍内科 医長)にも回答をいただきました。
- 「治療と共に仕事や趣味を楽しんで生きる」 吉田富雄さん
「54歳の時、他の病気で血液検査をしたところ多発性骨髄腫と診断されました。検査のたびにIgG値が上昇し、VAD療法後に自家移植へ。その後、帯状疱疹に悩みましたが治療経過は順調で移植から1年後、NY旅行を楽しみました。しかし4年後に再び数値が上昇し、サリドマイドを使用したところ心臓の数値が上がり、IgG値は下がらず休薬。二度目の自家移植となり入院しましたがバセドー病を発症し移植は延期に。症状が回復したところで自家移植を行い、地固め療法、維持療法へ。ステロイドの副作用で躁鬱、声のかすれなどがありますが、手足のしびれはなく趣味のステンドグラス制作などを楽しんでいます」
「治療中も旅行など好きなことに没頭したのでQOLが上がり、入退院を繰り返しましたが周囲のサポートのおかげで塾経営の仕事を続けられました。そして、多発性骨髄腫患者・家族の交流会「はまっこ」と出会い、同じ病の人と話すことで勇気をもらいました。仕事と趣味に前向きに取り組める今が幸せです。この病気は数値に左右されますが、悲観的にならずしぶとく生きることが大事。副作用の理解を深めるために情報を集めることも大事です。私のようにのんびりした長距離ランナーがいることを知ってもらい、治療しながら粘り強く生きてほしいです。楽しいこともたくさんあります。体の声を聞いて明るく生き、自分らしく様々なことにチャレンジしたいもの。少しでも長くこの病気とつき合っていきたいです。みなさん、一緒にがんばりましょう!」
- 「今日も『良いこと探し』」 佐藤孝子さん
「人間ドックで異常が見つかり、44歳で多発性骨髄腫と診断されました。確定診断を受けた日に見た満開の桜が違う世界の出来事に思えたことを覚えています。治療はVAD療法を経て2009年に自家移植。2011年には再燃による腰椎圧迫骨折で緊急入院、車椅子生活になり『これからどうなるだろう』と不安になりました。2012年に二度目の自家移植を行い、地固め療法を経て現在は維持療法を継続中です。VAD療法の副作用による末梢神経障害で趣味のフルート演奏に支障が出たため、その後の治療の際には主治医に早めに相談するように心掛け、治療の合間にはウィーン演奏旅行なども楽しんでいます」
「確定診断当初、ネットで情報収集をすると『余命○年』『予後不良』とネガティブな言葉が目に付き、本を開けば『○○でがんが治る』といった言葉が躍り、なかなか必要な情報にたどりつけませんでした。当時はまだ今の形ではありませんでしたが、おすすめしたいのは国立がんセンター・がん情報サービスのサイト及び、そこからダウンロードでき、がん全般の知識が載っている『がんになったら手に取るガイド』などです。また、治療が始まると一人では対応できなくなることが増え、今まで以上にコミュニケーションが大切になります。治療を選択するにあたり、主治医には自分が大事にしたいことを伝え、職場では病気の事を『誰にどこまで伝えるか』に悩みました。上司及び同じチームの同僚には、できること、できないこと、配慮してほしいことを詳しく伝え、その他のスタッフには『ウィッグがずれていたら教えて(笑)』などと深刻にならずユーモアを交えた伝え方を意識しました」
「他には、がん情報サービスのサイトからダウンロードできる『わたしの療養手帳』などを活用し、『どんな副作用が、どの程度あり、どのくらいで回復したか』など治療の記録をつけ、主治医に伝えると共に、次の治療時の参考にしました。職場では業務の内容を共有できるよう心掛け、家族や同僚に言いづらいことは、患者仲間や職場のカウンセラーに相談し力をいただきました。今も心掛けているのは、やりたいことや大事なことを最優先に。そしてたくさんの人に感謝し、できることをありがたく楽しみたいと思っています」
体験談の後は、参加者から募った質問に仲里先生と高橋先生が丁寧に回答。「現在の治療を続けるべきか」「多発性骨髄腫の治療に力を入れている病院を知りたい」「次世代の治療とは」「同種移植での臍帯血移植の有効性とリスク」など、治療に関わる具体的な質問が目立ちました。
闘病に有効な情報とつながりを提供する「展示ブース」も盛況
展示スペースには企業・団体などのブースが並びました。企業ブースは、医療用無菌装置メーカーの株式会社コスモアンドトレードサービス、ヘルスケア分野の市場調査などを行う株式会社インテージヘルスケアが出展。他に、神奈川県赤十字血液センターは献血啓発に力を入れ、献血者へ届ける輸血経験者の感謝のメッセージを募集。当フォーラムを共催する神奈川県は、がん検診の啓発、骨髄ドナー支援事業、妊孕性温存治療費の助成制度など、県の取り組みをPR。また、血液がんの患者会が複数出展し、患者さんとそのご家族の情報収集や患者同士の交流をサポートしました。
閉会式では血液がんの「総合的支援」の必要性を再確認
すべてのプログラムを締めくくるクロージングでは、司会の町永俊雄さんがこのフォーラムの運営について言及しました。「造血幹細胞移植を総合的に支援するプロジェクトStart to Beは、血液がん患者とその家族、ドナー、サポーター、ボランティア、医療者を含め移植医療に関わる『当事者』を巻き込みながら進めていく新しい取り組みです。これまでは医療者は医療者側から、ドナーはドナー側から発信し関係が分断されていました。その状況を統合し総合的な支援を実現したのは大きな変化と言えます」とコメントしました。
続いて3名が登壇。濱卓至さん(神奈川県健康医療局 保健医療部 がん・疾病対策課 課長)は、血液がんに関する県の取り組みを紹介。「昨年度、神奈川県はCNJと協働して、骨髄バンクのドナー登録者と血液疾患がん患者およびその家族を支援するWEBサイトStart to Beを開設しました。他に神奈川県骨髄移植を考える会と共に大学などで骨髄ドナー登録会を実施、骨髄ドナー登録説明員の養成講座の開催、骨髄バンク普及啓発事業などの取り組みにより県内のドナー登録者は増加傾向にあります。県における新しい事業としと、ドナー登録をしても提供に至らないケースを踏まえ、ドナーの心理的、経済的負担を軽減するため、ドナーとドナーご本人が勤務する事業所に助成を行う骨髄ドナー支援事業を開始。最終的には県内の全市町村での実施を目指しています。さらに、平成30年の8月より妊孕性温存治療費の補助に取り組んでいます」
次に、天野慎介さん(一般社団法人グループ・ネクサス・ジャパン理事長)が、骨髄バンクの維持・発展について熱弁。「1991年、たくさんの血液がん患者の声により骨髄バンク事業を主体とする骨髄移植推進財団が設立。当時、厚生労働省に要望に行った際、『まったく健康な人の体を傷つける治療を国民が許すのか』と言われました。骨髄バンクの維持・発展を考えるにあたり、その存在が当たり前ではなく、困難な道のうえに成り立っていることを想起する必要がある」と述べました。
最後は金森平和先生。「Start to BeのWEBサイトは血液がん患者、ドナー、患者家族にとって有用な情報が総合的に掲載されています。また、本日のように複数の患者会が総合的に運営に携わるフォーラムは初体験。骨髄移植の課題が患者、ドナー、家族だけの議論で終わらないよう総合的に支える社会を作っていくべき」と結びました。
司会の町永さんは、「一人ひとりができることを持ち寄り、自分事として一歩を進めてほしい」とコメントし盛大な拍手と共に閉会しました。
今回の「かながわ血液がんフォーラム2019」は共催団体のスタッフ13名、ボランティアスタッフ25名の総勢38名の協力のもと無事に開催することができました。また、ご登壇いただいた先生方は28名でした。多くの方々の支えにより開催できましたことをこの場を借りてお礼申し上げます。