本レポートは2018年6月24日に開催した時の内容です。医療情報は日々進歩しています。最新の情報と変わっている場合があります。また講師の所属や肩書きもそのときのものです。ご注意ください。


【講演記事1】
前立腺がん転移について知ってほしいこと
塩田 真己先生
九州大学病院 泌尿器・前立腺・腎臓・副腎外科 講師

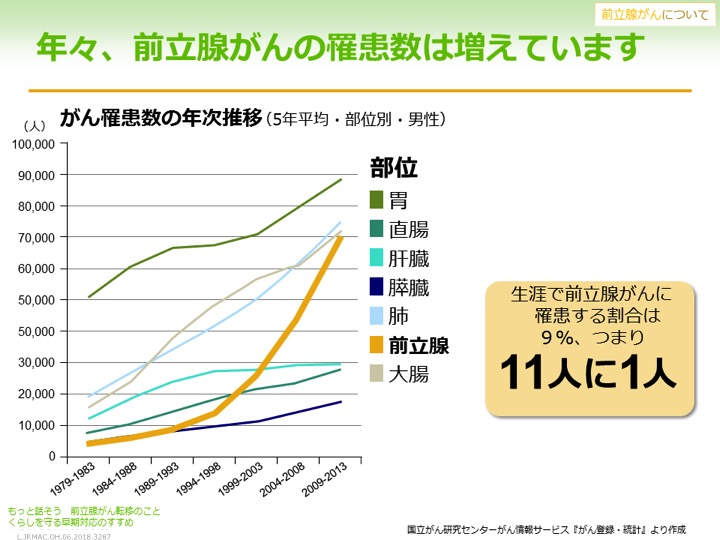
高齢者に増える前立腺がん
前立腺がん患者は増加傾向にあり、現在は日本人男性の11人に1人が生涯のうちに罹患するとされています。高齢者に多いがんで、患者全体の約半分を75歳以上が占めています。
リスク因子は、この年齢面に加え、人種や家族歴があります。人種では罹患しやすい順に黒人、白人、アジア人です。家族歴では、父親や兄弟に前立腺がん患者がいる場合、3倍から5倍程度前立腺がんにかかりやすいとされています。
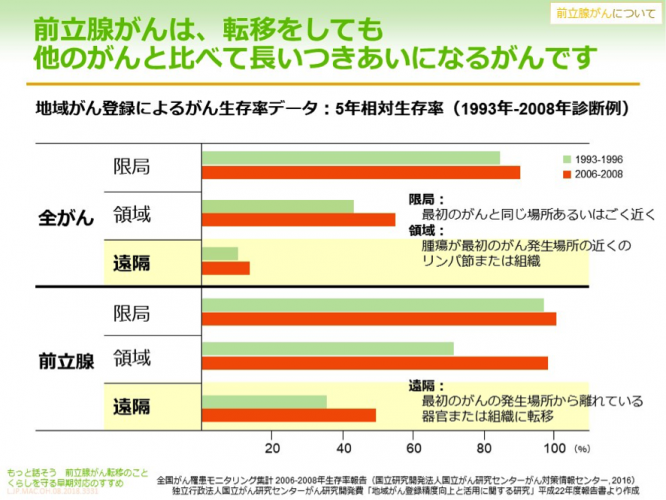
前立腺がんは治療法がいろいろあり、治療がよく効くがんです。5年相対生存率は全体で97.5%と高く、その点ではさほど怖くないと思われますが、逆にいえば長くつきあわなければならないがんとも言えます。
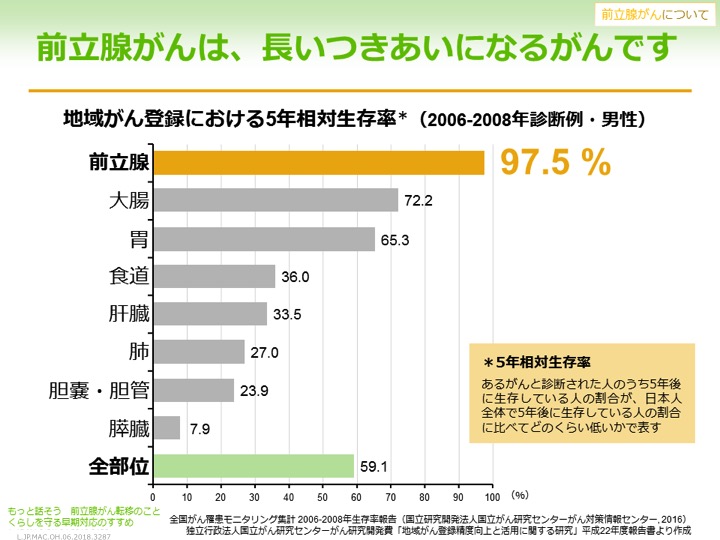
早期とされる限局がんでは、がんは前立腺の中に留まっていて、5年相対生存率も非常に高いですが、がんが前立腺の外まで広がってくる局所浸潤がんになると、治療が少し難しくなり、さらにがんが血液やリンパの流れに乗って前立腺以外のところに転移が見られる場合は、5年相対生存率をみてもかなり厳しい状態であることがわかります。
前立腺がんに多いのは骨転移
前立腺がん患者や家族を対象にしたインターネット調査では、不安なこととして「がんが転移しないか」を選んだ人は7割を超えています。転移はどんなところに起きるのかを知り、転移したときにどう対応していくかは非常に重要です。
前立腺がんで見られるのは、主にリンパ節、骨、肝臓、肺への転移です。中でも多いのが骨転移で、ホルモン治療が効かなくなった「去勢抵抗性前立腺がん」の患者の場合、その頻度は80%以上になります。
骨転移は、前立腺にできたがん細胞が血管に入り、血液の流れにのって骨にくっつき、そこでがんが増えるものです。ほかのがんでは、がんが転移することで骨が溶けるタイプの「溶骨型転移」が多いですが、前立腺がんの場合はほとんどが「造骨型転移」という骨を作るタイプのものです。溶骨型転移に比べると頻度は低いですが、やはり健康な骨とは違い、骨折しやすい状態になります。
骨転移の症状とは
骨転移の症状でもっとも多いのは痛みですが、脊髄圧迫による手足のしびれや麻痺、転移部位を骨折してしまう病的骨折や骨からカルシウムが出てしまう高カルシウム血症もあります。痛みやしびれは本人にしかわかりませんから必ず主治医に伝えてください。痛みの程度、痛みの部位、どんな感じの痛みなのか、どんなときに痛むのか、日常生活にどの程度影響しているのかも合わせて伝えると、どんな検査やどんな治療をすべきかを考えるうえで非常に参考になります。
骨転移が進行し重大な状態になると出やすいのが手足のしびれや麻痺です。背骨に転移して、脊髄の神経を圧迫してしまうために起こる症状ですから、手足の力が入らない、足がもつれる、踏ん張りがきかないといった場合は一刻も早く医師に相談してください。麻痺が発生してから時間が経過すると回復が難しくなってしまいます。
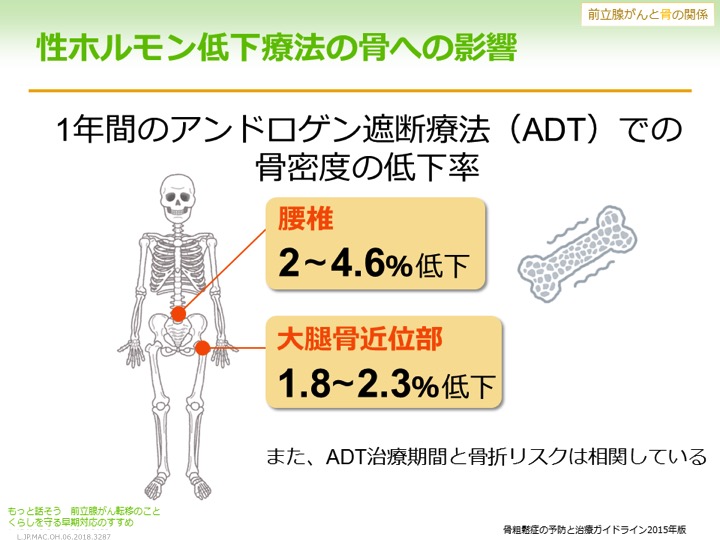
また、病的骨折は転移した骨に起きますが、脊椎という背骨を骨折した場合は、背中が曲がったり、腰痛が起きますし、大腿骨を骨折すれば寝たきりになることもあります。そうなると患者さんのQOL(生活の質)は大きく下がってしまいますから、定期的に骨密度を測定し、必要があれば治療することで予防してください。無理のない範囲で運動すること、カルシウムを摂取することなども有効です。ホルモン療法の影響で骨が弱くなっていることもあります。
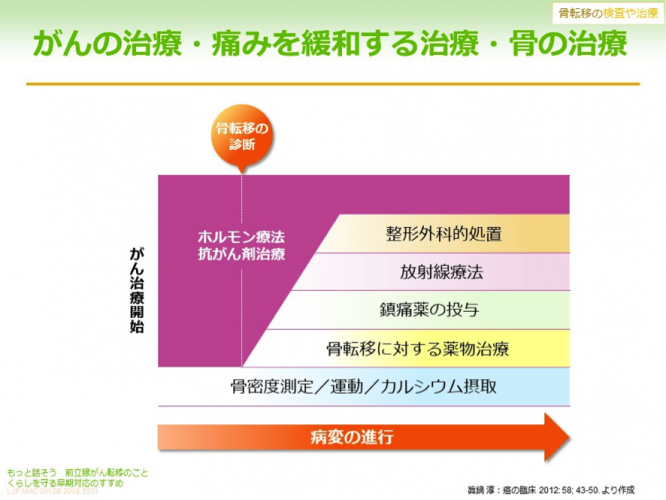
骨転移の検査と治療について
【骨転移の検査方法】
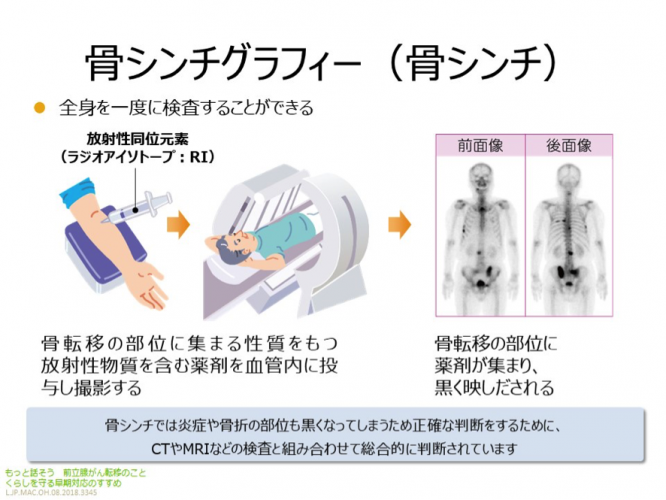
PSAという有能な腫瘍マーカーがあり、前立腺がんの病状を把握するのに非常に有効です。骨転移に対しては、アルカリホスファターゼという骨から出ている成分を測る血液検査があります。さらに骨転移の部位がわかるのが、骨シンチグラフィーという放射線を使った診断方法で、撮影した画像では、骨転移の場所がはっきり写し出されます。
【骨転移の薬物療法】
治療効果があるとされるのが男性ホルモンの働きを抑えるホルモン療法です。それが効かなくなった場合には化学療法(抗がん剤)による治療が行われます。最近は放射線物質が入った薬剤を注射し、薬剤からの放射線で治療する方法もあります。
【骨転移への対応】
転移が起こった部分の骨を強くすることで、骨折を起こりにくくする骨修飾薬という薬があります。整形外科的な治療も行います。
【痛みへの対応】
痛みに応じて処方します。軽い場合は一般的に使われている痛み止めを、痛みがそれで治まらなければ強めのものを、それでも難しい場合はモルヒネなどの麻薬系の薬を使う場合があります。
【講演記事2】
転移の早期発見・治療のために放射線でできること
大賀 才路先生
九州大学病院 臨床放射線科 助教

前立腺がんの転移は、前立腺にできた細胞が血流やリンパ流にのって他の臓器に移り、そこで増殖した状態です。そのため1カ所でなく、全身に多数あることが想定され、治療としては内分泌療法あるいは化学療法で、病勢を抑制することが主眼となります。転移先として多いのは骨とリンパ節、肺、肝臓です。
骨転移の検査
前立腺がんは乳がんに次いで骨転移を起こしやすく、椎体、肋骨、骨盤などへの転移がよく見られます。症状としては痛み、脊髄圧迫、骨折、高カルシウム血症などがありますが、できるだけ早く転移に気づき、治療を始めることが重要です。骨転移の有無を調べたり、転移部位やその広がりを調べたりするために実施されているのが、次のような検査です。
【骨シンチグラフィー】
骨転移の検査としてはゴールデンスタンダードといえるもので、1回の撮影で全身の病変を確認することができ、非常に有効です。最近はこの骨シンチグラフィーの集積具合を解析ソフトで定量的に数値化することで、治療効果や予後との関連について検討することも行われるようになりました。
【磁気共鳴画像(MRI)】
骨シンチグラフィーに並び重要な検査です。骨シンチグラフィーのように全身骨の評価はできませんが、腫瘍が脊髄のどこに影響しているかなど、骨転移局所の正確な病変の範囲を把握でき、周辺臓器との関係を正確に評価できます。
【単純撮影】
病変の有無がわかったとしても、詳細はなかなかわかりません。確実に病変をひろってくる検査ではありません。
【コンビューター断層撮影(CT)】
単純撮影よりも病変部分を正確に見ることができますが、病変の範囲や周囲臓器との関係の描出はMRには劣ります。
骨転移に対する放射線治療
放射線治療の一番の目的は、痛みの緩和です。痛みの主な原因には①腫瘍が大きくなり、周りの正常な構造を圧迫する、②腫瘍が大きくなる過程で痛みの原因となる物質が周りに出て、それにより痛みがでる――の2つがありますが、放射線治療には、腫瘍を小さくすることで圧迫症状を抑える可能性と、痛みの原因物質の産生を抑える力があります。そのため、腫瘍が小さくならなくても痛みを取ってくれる効果は十分期待できます。それ以外では、麻痺の改善・予防、病気の進行に伴って起こる骨折の治療や予防を目的に行うこともあり、長期生存が期待できる人には、準根治的照射もあります。
骨転移に対する放射線治療には、体の外から放射線をあてる外部照射(外照射)と放射線同位元素を使ったRI内用療法というものがあります。
【外照射】
病変部分を囲むように照射範囲を設定し、どちらの方向からあてるかを決めて照射します。照射線量は、全身状態、転移の個数、今後の病状についての医学的な見通しなどを加味して決めますが、次のような治療(放射線量/回数)が一般的です。
8Gy/1回
20Gy/5回
30Gy/10回←緩和照射の標準的線量
いずれも痛み緩和の率(除痛率)は大体同じですが、時間がたちまた同じ部位に痛みが出て再度放射線治療が必要になる頻度は、照射回数が少ないと、その率が高くなる傾向があります。長期生存可能な状況の場合は、50Gyを25回に分けて放射線治療を行うこともあります。外照射を実施した場合の除痛率は60~70%、完全除痛率は20~30%程度期待できます。
【RI内用療法】
放射性同位元素(RI)を医薬品として治療目的で静脈内投与して、がんの病巣部へ直接放射線をあてる治療です。
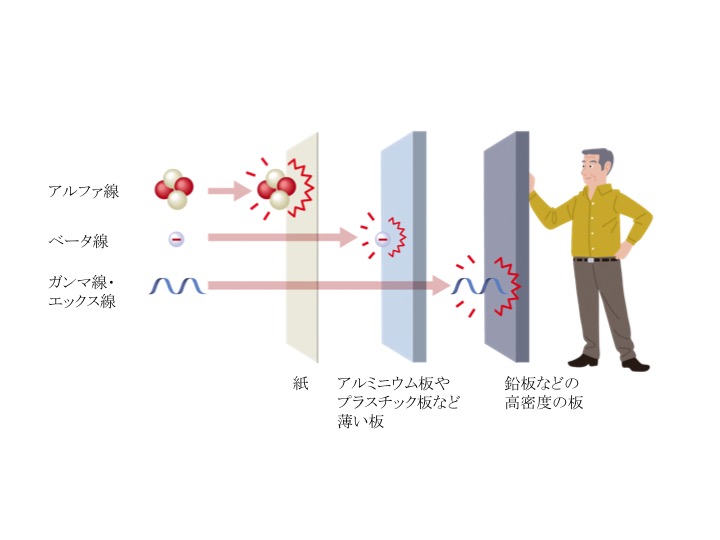
代表的なのが塩化ラジウムというRIを用いた療法です。α(アルファ)線を放出しますが、遠くまでいかず(イメージ図参照)、すぐ近傍にしか影響を及ぼしません。前立腺がんにのみ適用され、腫瘍制御にも影響し、生存率へも寄与するといわれています。
脊髄圧迫に対する緊急的放射線治療
骨転移の重要な病態として知っておいてほしいのが脊髄圧迫であり、緊急的な放射線治療の適応になります。これによって完全麻痺が起きると、24時間から48時間経過するまでに治療を開始する必要があります。脊髄圧迫の症状としては、下肢が脱力し、足の感覚がわからない、膀胱直腸障害が起き、排泄の際におしっこや便が出る感覚がわからないといったものです。手術、放射線治療、ステロイド投与を組み合わせて治療していきます。放射線治療の有効性は高いとされますが、それでも放射線治療による歩行機能温存率は60~70%、完全麻痺の状態から歩行可能になる率は0~10%、治療開始時に歩行不能だった人が歩行可能になる率は20~30%です。つまり、できるだけ症状が軽いときにできるだけ早く治療を開始しないと症状の回復が難しいということです。
転移の部位が1カ所で、麻痺が出てから早いうちに対応できた場合は手術と組み合わせた方が絶対的にいいと思います。まず手術で神経への圧迫を少しでも早く取り、神経の機能を少しでも温存した状態で腫瘍制御のために放射線をあてる形にしたほうがいいでしょう。
リンパ節転移の検査と放射線治療
リンパ節転移に適している検査には、コンピューター断層撮影(CT)があります。一般的にリンパ節転移や他臓器転移病変には、糖代謝の盛んな病変部に薬剤が集積することで病変部位がわかるFDG-PET(陽電子放出断層撮影法)が有効とされますが、前立腺がん転移の場合は糖代謝が低く、集積が弱いためあまり適していません。
リンパ節転移に対する放射線治療としては外照射があります。前立腺がんでは骨盤内のリンパ節転移が多く、その場合は骨盤に対して放射線をあてますが、もっともオーソドックスなのは、骨盤の領域に対して囲むように4方向から照射する方法です。
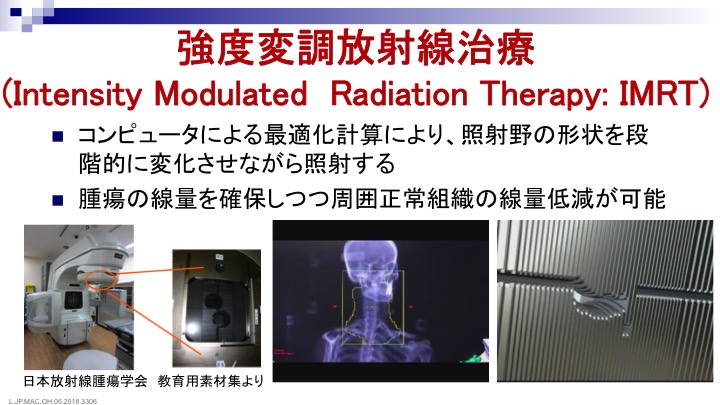
最近は特殊な照射方法として、腫瘍の形状に合わせた線量分布を形成でき、正常組織の被ばく線量をより低減できる強度変調放射線治療(IMRT)があります。この治療法は、治療直前にCTを撮影し、その画像情報をもとに位置誤差を補正することで、より正確に病変部に治療を行うことが可能です。これを画像誘導放射線治療と言います。こうした方法では標的に対して正確な照射が可能となる一方、膀胱や腸管といった周辺正常組織への放射線の線量を減らすことができるため、頻尿や下痢、腹痛といった副作用の頻度を落とすことができます。
肺/肝転移の検査と放射線治療
骨やリンパ節に比べると肺や肝への転移は非常に少ないですが、その場合にも病変を見つけるのに圧倒的に有効なのはCTであり、肝臓の場合は造影CTが必要になります。放射線治療として外照射が考えられますが、肺や肝への転移の場合、通常は多発転移なので適用はあまりありません。特殊な方法としては体幹部定位照射と呼ばれるものがあり、7-8方向から放射線をあてて腫瘍を制御することが可能です。ただ適応はある程度制限があり、転移性のものに関しては腫瘍があまり大きくなく、病変の数が3個以内の場合の局所制御に用いられます。
最近は、転移があっても腫瘍が全身に多数広がっておらず、限局した部位にのみに存在しているオリゴ(少数)転移と呼ばれる病態が注目されています。具体的には転移が3つくらいまでで、原発巣が制御されている場合、早期の転移巣への局所治療で生存率が改善するというもので、それを裏付けるような報告もでてきているようです。
前立腺がん転移への治療の基本は内分泌療法や化学療法ですが、その方針決定には骨シンチやCT、MRIなどの画像検査が必要になりますし、治療中の症状緩和や局所制御という場面では放射線治療が使われます。オリゴ転移という考え方がでてきている点から考えても、今後も放射線治療の果たす役割はより重要と考えます。
【講演記事3】
治療と向き合う上で大切なこと~骨転移を体験して
川﨑陽二さん

実は今日、みなさんの前に立つことができないと思っていました。腰部の脊椎に骨転移があり治療中なのですが、それが神経にさわって、このイベントでの登壇が決まった後に歩けなくなっていたのです。それが5日前に内視鏡手術を受けたところ、昨日退院。きょう徳島から飛行機で来ることができました。そうした治療もあるので、骨転移があっても明るい未来もある。そういうことを知っていただきたいと思います。
私は6年4カ月前に去勢抵抗性前立腺がんと宣告されました。ステージは「T3b N1 M1b」で後腹膜リンパ節転移がある状態でした。骨転移どころか、がんそのものの理解をしなければならず、すぐには受け止められませんでした。その後現実を認め前進あるのみだ、と考えるようになりましたが、その間には原稿用紙何十枚にもなるような葛藤があったことは、皆さんであればよくわかっていただけると思います。
告知前は人生初めての貧血で倒れたり、高熱が出たりし、内科から泌尿器科に紹介されました。現在はホルモン治療、抗がん剤治療、それと骨転移ですから整形外科で手術を2回受けています。1回目は腰部脊椎の除圧術で今回が2回目です。さらに、骨転移された方に重要視していただきたいのですが、口腔内の衛生管理も重要にしています。
骨転移について私は甘くみていました。病気になる前は介護士をしており、介護の世界は肉体労働で腰痛持ちが多いことから、「私もようやく腰痛持ちなった」「介護のプロになったかな」と変な勘違いをし、肩こりも「50を回るとやはり肩こりも出てくるのかな」と。ただちょっと普通とは違う肩こりなので不思議に思っていたら、がん告知後に骨転移の症状だと聞いて、驚きました。
最初は我慢できる腰痛、小さな痛みでしたが、そこから全身を針で刺されるような痛みに。骨転移を経験している人にしかこの表現はなかなか理解できないと思います。そういう状況で眠れない状態が1週間続き、主治医の方へ(睡眠不足で)眼を真っ赤にしていきました。そこで痛みを抑えるための放射線治療を経験しました。骨シンチグラフィーの検査も受けましたが、幸い足にはまったく骨転移がなく車いす生活は免れました。骨盤、脊椎、肋骨、鎖骨に転移があり、放射線緩和治療を受けたり、分子標的薬を使ったりしました。
症状はその後改善傾向にあったのですが、治療開始から4年が過ぎたころに骨転移が原因と思われる脊椎管狭窄症を発症し、第2の骨転移治療が始まりました。ここではさまざまな鎮痛剤を服用し、歩行困難になったときにはペインクリニックで麻薬を打ったり、ブロック注射をしてしのいでいました。狭窄症の治療では、ボルトを骨に打つ固定術がよく行われていますが、私の骨はボルトを打つと崩れてしまうというので、最終的には今回の除圧術という手術を選択しました。
治療を受けて良かったものには、放射線緩和治療などのほか、口腔外科治療、手術があります。一方、骨転移で苦しかったことや辛かったことは、一番が狭窄症で介護福祉士の職を失ったことです。外見上理解されず、「怠けている」と思われることありました。
最後に治療を受けるうえで大切だと思うことを紹介しておきます。
小さな症状でもがまんせずに訴えること、「介護福祉士だから腰痛はあり得る」などと私のように自己判断しないこと、どういう治療でも生活の質を低下させたら治療はうまくいかないし、免疫も低下しますから、ある程度は生活の質を保った治療がいいということ。そして私の場合は狭窄症がそうでしたが、ほかの骨病変にも気をつけること。病的骨折もあり得ます。

骨の痛みはどんな名医でもわかりません。私たち患者が、あそこが痛いここが痛いと訴えることが大事で、それを聞いて医師が最善の治療を施してくれると思っています。
【講演記事4】
「Q&Aディスカッション」
パネリスト:江藤 正俊先生 塩田 真己先生 大賀 才路先生 川﨑 陽二さん
司会:武内 務さん(NPO法人腺友倶楽部 理事長)

質問:骨転移で病的骨折を起こした場合、まず整形外科に搬送されてしまいますが、放射線照射のタイミングを失ってしまうのではないでしょうか? 患者としてどのように対応すべきか、また、整形外科医はどのように対応すべきか教えてください。
大賀先生:タイミングが遅くなるかという危惧はあると思いますが、脊髄の症状が出ているような場合には、整形外科の手術もひとつの療法です。整形外科で診ていただいた結果、原発が前立腺がんである場合には、泌尿器科に相談があるはずです。最近は、キャンサーボードといって、診療科の垣根を越え話し合いを持ち、そのうえでどういう治療を行っていくかを決めるようにしていますので、入口がどちらであっても、大丈夫と考えます。
武内さん:病院の受け入れ態勢に決められた形はあるのでしょうか。
大賀先生:決まった形というのはないかもしれませんが、そうした緊急事態のときには早めに対応しなければならないということを、日頃から治療法を科の垣根を越えて話し合うことで、共通認識として形成するようにしています。大学病院の場合、前立腺がんなど泌尿器系の疾患であれば、整形外科と泌尿科医と合同で会議をして治療方針を決めている形を取っており、できるだけ早く医療者が対応できるように認識を共有しています。
質問:ホルモン療法が効きにくくなりました。抗がん剤を勧められていますが、不安があります。
塩田先生:そういう不安があるのは理解しています。実際ホルモン治療に比べると抗がん剤治療は体に負担がかかり、自覚症状としてもいろいろきついものが出てくることが多い。ただ、最近は副作用を軽くする薬もあり、ひと昔前の抗がん剤治療ほどではないと思われます。ホルモン治療だけではがんの進行を抑えられないとなると、抗がん剤を使わないとなかなか病状をコントロールできません。副作用はありますが、それを上回るメリットはあると思いますのでしっかり治療を受けることを前向きに考えられた方がいいと思います。
江藤先生:少し追加させていただきますと、抗がん剤の種類によっては、1コース目は入院になりますが、2コース目からは、ある程度患者さんの白血球が下がるタイミングなどを見極めたうえで、外来でやることも可能になってきています。そういう点でも抗がん剤治療は進歩しています。
質問:脊髄圧迫が疑われる痛みやしびれが出た場合、24時間~48時間以内の治療開始が重要だという話がありましたが、具体的にどういった病状が出るのか。またどの病院に行けばいいのかを教えてください。
大賀先生:まず、骨転移の症状では、患者さんに聞いてみると、腰椎に病変がある場合などには「若干腰が重い感じがする」というところから始まることが多いようです。段階的には腫瘍がじわーっと出てきて脊髄や神経を抑えてくるので最初のうちはなんとなく痺れた感じ、感覚がおかしいといった感じです。また、病的骨折のときなどは、痛みが出る前に、麻痺が出る人もいます。そうした症状が何時間くらいで出るかは病気の進行などにもよりますので、一概にお答えできませんが、少しでも早い段階でまずはかかりつけの泌尿器科の先生に相談するのが一番いいと思います。
質問:ホルモン療法を開始して6年弱になり、最近若干PSAの数値が上昇してきています。今後の治療はどのようなものがあるでしょうか。
塩田先生:ホルモン療法を受けていてだんだんPSAの数値が上がっているということですから、去勢抵抗性前立腺がんという状態であると思います。まずCTや骨シンチといった検査を受けて転移があるのかないのか、あるとしたらどういった状態なのかを判断したうえで、次の治療法を検討していきましょう。まず、新規のホルモン剤が出てきているのでそういった薬で治療をする、転移の状況にもよりますが、抗がん剤治療を行う、骨に転移がある場合は放射線医薬品といった選択があるかと思います。
質問:オリゴ転移(少数転移)の局所治療はどこでできますか。有効性についてもう少し詳しく教えてください。
大賀先生:前立腺がんにおけるオリゴ転移の局所治療の有効性は最近データとしても明らかになってきています。治療を検討する場合には、適応できる状態なのかどうかを検査でしっかり確認することが大事です。転移の個数が3個以内なのか、かつ原発巣を制御した状態であるのかです。転移が3個以内でも原発巣に対する治療が未実施の場合は、原発巣への治療が先になります。また、日本国内で行われる治療に関していえば、転移が3個でもまずホルモン治療を行って病勢をみるのが普通です。そのうえでPSAが非常に下がっていて、そのうえで転移巣が変わらない、あるいは小さくなっている場合、局所治療の有効性が考えられるということです。
オリゴ転移に対する局所治療は大学病院であれば受けられると思います。あとはその施設や皆さんが日ごろ受診されている泌尿科の先生と相談してOKであれば、放射線科に紹介していただく形になるでしょう。
質問:現在標準的なホルモン療法をしていますが、ホルモン療法でがん(骨転移)は緩和縮小、またはなくなるものでしょうか。
塩田先生:一般的にホルモン療法は前立腺がんにとても有効性の高い治療法です。基本的には治療を始めた段階ではほとんどの患者さんでPSAという腫瘍マーカーの数値が下がりますし、がん細胞の数が減る、病気が小さくなるという効果も期待できます。ただ、ホルモン治療だけでがんがなくなるかというと、基本的にはそこまでいくのはまれで、あくまで病気を一時的に縮小する効果が見込める治療です。
最初の段階はよくなりますが、2、3年(早ければ1年)でがんが大きくなってくることがあり、その場合は去勢抵抗性前立腺がんと呼ばれる状態で、追加の治療が必要になります。
質問:川崎さんに対しての質問です。疼痛に対する薬物療法をなさっていますが、気分の浮き沈みや眠気、食欲不振はありませんか。どのように対処されていますか。
川﨑さん:鎮痛剤の副作用ですが、大変眠いです。非常に強い睡魔が襲ってくる。ただ私の場合は無職なので自由に昼寝することができ、30分か1時間眠ればすっきりします。食欲不振はありません(笑)。ただ、油ものに関しては鎮痛剤の副作用かどうかわかりませんが、受けつけなくなり野菜中心の食生活になってきました。
質問:PSA数値がある一定値を超えても、ホルモン療法をすぐにする必要はないのでは?ホルモン療法の開始を遅らせれば、「無治療期間+ホルモン療法の有効期間」で存命期間が長くなるように思うのですが。
塩田先生:医師側でもそういう意見はありますが、ホルモン治療の開始を遅らせるとその分病状も進行し、ホルモン治療が効く期間が短くなるという臨床試験のデータがあります。治療開始が遅くなれば、その分転移が進み、それによる痛みなども出てくるというデメリットもあるでしょう。いつ始めるかというのは難しい判断ですが、いたずらに治療せずに様子をみるのは決していいことではないのではないかと思います。
________________________________
最後に皆さんから来場者にメッセージをお願いします。
川﨑さん:私は骨転移に対してこの6年間いろんな治療をやってきました。苦しんでは治療があって、また痛みが出たらそれに対する治療があり、日本の医学には随分助けられてきました。骨転移に苦しんでいる方もいると思いますが、その人にあった最適な治療はあるということで前向きに歩んでほしいと思っています。
大賀先生:皆さんは放射線と聞くだけで抵抗感があると思いますが、最近の放射線治療は体に優しいものになっています。本当に放射線を当てたいところに限局する形で放射線治療が可能になってきています。それによって副作用はできるかぎり抑え込み、かつ治療効果を上げていくというスタンスでやっています。特に前立腺がんで転移が伴う状況であれば、放射線が活躍できる場面もありますから、そういうときにはぜひ放射線治療について相談していただければと思います。
塩田先生:最近は前立腺がんに対していろいろな治療法が出てきて、だんだんと余命を伸ばすことができるようになってきました。がんによる症状を緩和できる時代です。ですから、患者さんから症状について積極的に医師に相談してほしい。それに対して我々もできる治療を積極的に行うことで、患者さんの苦痛をできるだけ取っていくようにしていきたいと思っています。
江藤先生:川﨑さんの「自分の症状をとにかくきちっと伝えていく」ということは非常に重要なインフォメーションでありましたし、実際の治療の体験を話していただいたことで、会場の皆さんの参考になったのではないかと思います。大賀先生からは最近の転移診断の技術の進歩や放射線治療薬の進歩。実際の放射線照射も技術が上がってやさしい治療になってきていると教えていただきました。塩田先生からは最新の薬物療法について、新しいホルモン治療のこと、抗がん剤治療を適切なタイミングで行うこと、外来の抗がん剤も入れながら転移に対する新しい治療もできつつあることなどをお話しいただきました。今日の集まりが皆さま方のこれからの受診あるいは今後の治療の選択に対して参考になれば幸いに存じます。本日はどうもありがとうございました。
MAC-XOF-JP-0071-25-08