本レポートは2018年9月2日に開催した時の内容です。医療情報は日々進歩しています。最新の情報と変わっている場合があります。また講師の所属や肩書きもそのときのものです。ご注意ください。
もっと話そう前立腺がん転移のこと~くらしを守る早期対応のすすめ 岡山セミナー
座長:渡邉 豊彦 先生(岡山大学大学院医歯薬学総合研究科泌尿器病態学 准教授)
目次
【講演記事1】前立腺がん転移について知ってほしいこと 荒木 元朗 先生(岡山大学大学院医歯薬学総合研究科 泌尿器病態学 講師)
【講演記事2】転移の早期発見・治療のために放射線でできること 勝井 邦彰 先生(岡山大学大学院医歯薬学総合研究科 陽子線治療学 准教授)
【講演記事3】治療と向き合う上で大切なこと~骨転移を体験して 川﨑 陽二さん
「Q&Aディスカッション」 パネリスト:渡邉 豊彦 先生 荒木 元朗 先生 勝井 邦彰 先生 川﨑 陽二さん 司会:武内 務さん(NPO法人腺友倶楽部 理事長)
【講演記事1】
前立腺がん転移について知ってほしいこと
岡山大学大学院医歯薬学総合研究科泌尿器病態学 講師
前立腺がんは経過の長いがん
前立腺がんは増えており、日本人男性の11人に1人が生涯のうちに罹患するとされています。2017年のデータでは、男性の罹患率は胃がん、肺がんに次いで3番目の高さです。年齢では50歳以上に多く、今後高齢化社会がさらに進んでいくなかで、2025年には前立腺がん患者のうち6割強が75歳以上という推計も出ています。家族に前立腺がんの方がいる場合はその発生率は2倍とされ、食生活の欧米化も影響していると言われています。
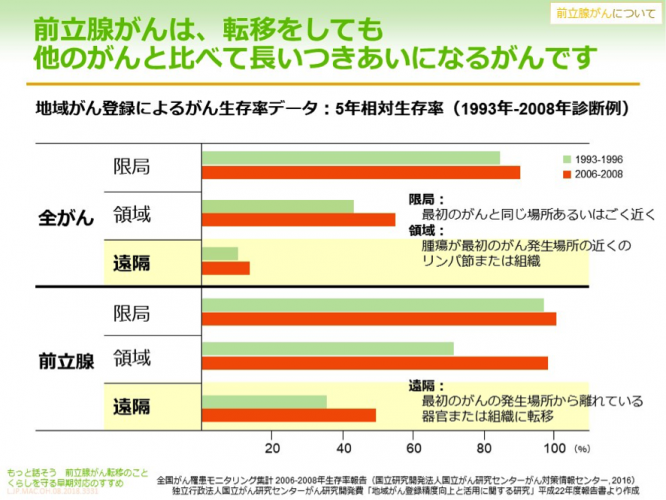
前立腺がんは経過の長いがんであり、5年相対生存率は97.5%と、がんに罹患していない人とほぼ変わらないくらいです。全部位のがんの生存率が約6割であることを考えると、前立腺がんは非常に経過がよく、予後のいいがんであるといえるでしょう。とはいえがんはがんですから、ずっと治まっているものばかりではありません。前立腺から少しずつ飛び出していくがんもありますし、いきなりリンパ節や骨などに転移していくがんもあります。
転移を不安に感じていらっしゃる方は多いのではないかと思いますが、前立腺がんは転移してもほかのがんほど生存率は落ちず、長いつきあいになるがんであり、転移した後に長生きしている方も多くいます。
手足のしびれは「緊急事態」
前立腺は膀胱のすぐ近くにあり、男性にしかありません。みなさんは直腸診を受けたことがあると思いますが、この検査ではお尻の中に医師が指を入れて触れます。一般的にそこでしこりがあれば前立腺がんを疑うことになります。前立腺がんが進行するとおしっこが出にくくなったり、血尿が続いたりすることがあります。
転移というのは、体の他の部位にがんが飛んでいくことです。前立腺がんの場合は、骨やリンパ節への転移がほとんどで、特に骨転移は、転移全体の80%を占めます。具体的には、血管の中に入ったがん細胞が骨にすみついて、そこで増殖します。骨転移は大きく2パターンに分けられます。多くは混合型ではありますが、乳がんや肺がんでは骨を壊すタイプの転移(溶骨型転移)であるのに対し、前立腺がんでは、どちらかというと異常に骨が増えることが多く(造骨型転移)、それにより骨折などをしやすい状態になります。
骨転移の症状として多いのは転移したがんが脊髄を圧迫することによる痛みです。ほかに手足のしびれや麻痺、なんでもないのに骨が折れてしまう病的骨折があります。前立腺がんで何らかの治療を受け、ホルモン治療も併用している、再発がありホルモン療法を受けているといった場合は骨がもろくなりますから、骨のケアも必要です。無理のない運動をすることで骨がやや強くなりますし、転倒防止にもなります。骨はカルシウムからできていますから、骨転移があると血中のカルシウムが高くなって、食欲不振や吐き気、倦怠感、多尿などの症状が出ることがあります。ひどい場合は意識障害が起こります。最初は小さな違和感から始まり、徐々にはっきりと症状が出てきます。少しでも違和感があったときには主治医に伝えてください。
前立腺がん患者さんへのアンケート調査では、背中に痛みがあっても「前立腺がんと関係ないのではないか」とか「PSA検査値が動いていなければいいのでは」と考えて医師に伝えない方もいるようですが、PSA値が上がらなくても骨などに転移があることもあります。痛みがあるときにはぜひ医師に伝えてください。痛みの度合いの伝え方については、0から5まで、5段階のうち2痛いとか、10段階のうち3痛いといった伝え方をすると、医師は痛みの状況を評価しやすくなります。
ただし、次のような症状が出た場合は緊急事態と考えてすぐに受診してください。
・手足がしびれる
・力が入らない
・足がもつれたり踏ん張りがきかない
目安は発症から48時間以内で、それを超えるとせっかく手術しても回復が難しくなります。
再発や転移は全身治療が中心
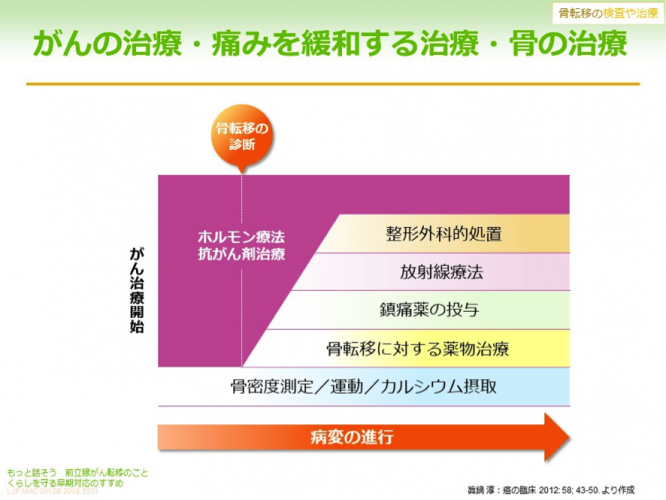
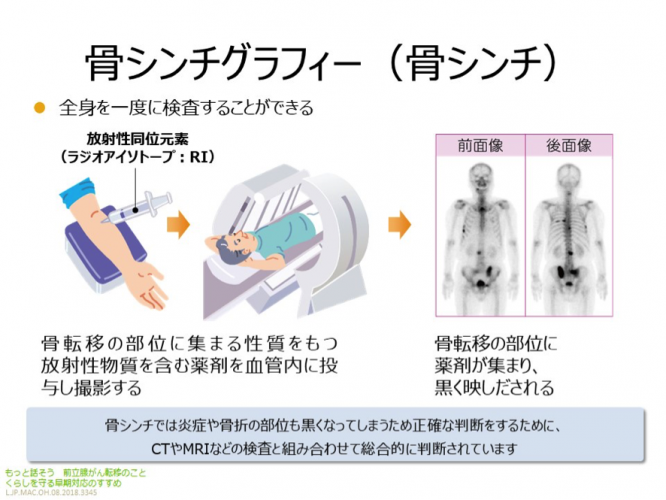
骨転移の検査では、腫瘍マーカーのPSAやアルカリホスファターゼ(ALP)の値が指標になります。画像検査では骨シンチグラフィー(骨シンチ)があり、CTやMRIを併用することもあります。骨シンチのいいところは全身の骨が評価できるところです。
前立腺がんの再発や転移がある方は全身の治療が行われます。ホルモン療法や化学療法、放射性医薬品などです。骨への治療についていえば、特化した薬がありますし、緊急事態であれば骨を直接圧迫するところを整形外科的処置で治療するという方法も考えられます。
痛みを和らげる鎮痛剤は、痛みの強さに合わせて段階的に処方されます。放射線療法も有効です。放射性同位元素内用療法(RI内用療法)では、薬剤を体内に投与し、身体の中から放射線をあてて治療し、骨の痛みをコントロールしたり、がん細胞そのものを治療したりします。また、アルファ線内用療法では、骨転移の人が使うと生存期間が長くなるという研究結果も出ています。そのほか、放射線ではありませんが、骨吸収抑制剤(ビスホスホネート)といって、点滴で骨の吸収と形成のバランスを整えてあげる薬もありますが、長期間使うと、顎の骨が溶けてしまう(顎骨壊死)ことがあります。それぞれの医師の考え方はありますが、私の考え方としては2年以上の使用は要注意で、2年続けたら一旦やめるというのも一つの考え方です。
前立腺がんの場合、ほかのがんに比べると転移があっても経過が長いので、「この世の終わり」ではありません。がっかりせずに長くつきあっていってほしいですね。
【講演記事2】
転移の早期発見・治療のために放射線でできること
岡山大学大学院医歯薬学総合研究科 陽子線治療学 准教授
放射線科医の業務と放射線科での検査
放射線科医の業務は、大きくIVR(カテーテルや針での検査・治療)、画像診断(画像のレポート作成)、放射線治療(がん治療)に分けられます。私が現在やっているのは3つめの放射線によるがん治療で、X線を中心に放射線で治療を行っています。特殊なものとしては陽子線治療や重粒子線治療も含まれます。放射線治療には怖いイメージを持つ方が多いですが、主治医の先生方は、その患者さんにとって放射線被ばくよりも医療行為のメリットの方が大きいと判断したときに、放射線検査や放射線治療の依頼をします。
がんの転移は人から人にうつるものではなく、もともと前立腺なり乳腺などにできたものが同じ人の肺や骨などに飛ぶことです。その状態を調べるために主に放射線を使って検査しますし、転移を調べるだけでなく、治療後の定期的な検査にも使います。そうした検査でほかに潜んでいた病気が見つかることもよくあります。ですから、お金もかかりますし、待ち時間も長くなるかもしれませんが、医師から勧められたときには、ぜひ検査を受けていただければと思います。ガイドラインでは骨シンチグラフィー、PET、CT検査、MRIが推奨されています。
骨シンチグラフィーではまず放射性同位元素(ラジオアイソトープ:RI)の注射をして、体に巡るのを待った後、数十分かけて撮影を行います。画像の黒くなっている部分が骨に転移した可能性がある箇所であり、その異常箇所をMRI検査でみていきます。骨シンチは全身を撮れますが、MRIは骨盤だけとか背骨だけといった撮り方しかできません。骨シンチで異常な場所を見つけ、MRIで詳しく調べるのが標準的なやり方です。
PETも有効です。これは体の中にブドウ糖に似た物質と放射性同位元素を注射して、それを画像にするものです。PETというRI(ラジオアイソトープ)を使った検査とCTとが一緒になったPET-CT検査として行われることがほとんどです。糖分を良く取り込むがんが多いので、糖分を積極的に取り込むがんはこの検査でひっかかってきます。
なお、MRIについてはかなり強力な磁石を使っているため、検査に持ち込めないものを検査前によく確認してください。カラーコンタクトや永久アイライン、入れ墨などもダメです。
前立腺がんに適用される放射線治療
放射線治療は手術、化学療法と並ぶ、がん治療の3本柱の1つです。放射線治療の中でも根本的にがんを治すことを目的にするものを根治照射といい、照射には7、8週間かけます。放射線治療には、外から照射するもの(外照射)と、中に埋め込む場合(密封小線源)、密封していない放射線を注射するもの(非密封線源:RI内用)があります。
前立腺がんで骨などに転移がある場合、照射の目的は痛みや麻痺などの症状を抑えこんで生活の質を改善することになります。
【外照射】
一般的にがん治療に使われているのが「リニアック」という装置で、基本は1日に1回、20分から30分横になって照射を受けます。週に最大5回で、1回で終わるものもあれば、前立腺がんでは39回に分けて行う場合もあります。定位放射線治療(ピンポイント照射)の専用機である「サイバーナイフ」や、頭部病変を治療できる「ガンマナイフ」といった高精度の治療が可能な機器もあり、岡山県内でも一部の医療機関に導入されています。そして、私が関わっているのが陽子線治療です。非常に大きな設備が必要なもので、陽子を光の速度の70%まで加速させて患者さんのもとに届けます。前立腺がんの場合は、リニアックやサイバーナイフで前立腺の根治照射と緩和照射をします。ガンマナイフは頭の転移に有効でしょう。陽子線治療については非常に高額なものですが、根治照射にのみ公的保険が適用されています。それぞれ状況によって得手不得手があるので悩まれた場合は医師にご相談ください。
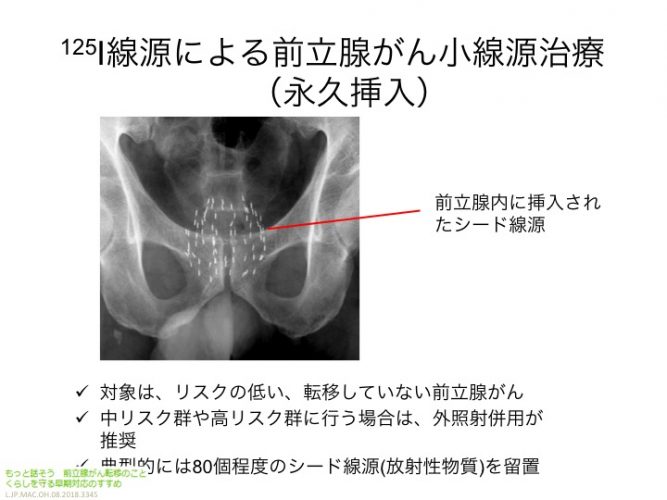
【密封小線源】
放射線を出す小さな線源(カプセル)を前立腺内に挿入し、前立腺の内部から放射線を照射する治療法で、線源には放射性同位元素が密封されています。永久に埋め込む場合と一時的に挿入する場合があり、埋め込む場合、埋め込む数は50個~100個程度で患者さんによって異なります。挿入は泌尿器科の医師がアプリケーターを使って行い、後ろで放射線科の医師が指示をします。
【非密封線源(RI内用)】
放射性同位元素を注射などで体内に投与します。薬が転移箇所に集まることで薬からα(アルファ)線が出て、がん細胞を叩き予後を改善することができます。前立腺治療に関するガイドラインでは鎮痛剤をまず使った上で、痛いところには外から照射する放射線療法を追加するよう勧めています。鎮痛剤を増やしながら放射線治療を受け、少しでも早いうちから生活の質を落とさないようにしていただきたいと思います。
例外的に大急ぎで放射線治療を検討すべきなのは、前立腺がんの場合は、骨に飛んだ転移が脊髄に悪さをしている場合です。手足が痺れたり、尿が出すぎたり、出なかったり、あるいは便が漏れるといった症状がある場合は骨転移が原因の可能性がありますからすぐに診察を受けてください。そして骨転移による症状であると診断された場合には早めに放射線治療あるいは手術、あるいは両方をした方がいいでしょう。高齢者の場合は骨が歪んだリ、椎間板がずれたりしやすいため、ヘルニアとの区別が必要で、そのためにもMRIを撮るといいと思います。また、根治照射の場合は、がんの形状に一致した部分へ集中して高い線量を照射できる強度変調放射線治療(IMRT)が入っている施設で治療を行うことをお勧めします。従来型の放射線装置に比べ、効果が高く、副作用も少なくなっています。
陽子線治療は前立腺がんに対して公的保険適用が認められています。陽子線治療を説明するには「止まる放射線」というのが伝わりやすいでしょう。陽子線は一般的な診療で用いられるX線と比べ、「止まる深さ」でがんに最大のダメージを与え、それより深いところに行きません。その分副作用を減らすことができます。
放射線治療については、放射線腫瘍学会(JASTRO)のホームページに動画があるので、見ていただけるとわかりやすいと思います。
【講演記事3】
治療と向き合う上で大切なこと
~骨転移を体験して~
前立腺がん骨転移経験者
骨転移を理解するまで
私は昭和33年生まれでちょうど今年で還暦です。今から6年6カ月前、特別養護老人ホームで介護士として勤務しているときに前立腺がんの宣告を受けました。PSAの値は700を超え、骨転移をしていましたから、そのときの私がどういう気持ちだったかはおわかりになると思います。最初は骨転移よりもがん自体を理解することが先決で、すぐには受け止められずかなり落ち込みました。

私の場合、鎖骨、肋骨、脊椎、骨盤に骨転移があったのですが、一番辛かったのは肋骨でした。胸を針で刺されるような痛みが24時間続きました。どうにも耐えられなくなり、主治医に相談して、放射線内照射治療や分子標的薬で緩和する形をとってきました。
症状はその後、改善傾向にあったのですが、治療開始から4年が過ぎたころに骨転移が原因と思われる脊椎官狭窄症で新たな痛みを発症しました。最初は鎮痛剤で痛みを緩和するしかなく、歩行困難に。ペインクリニックでブロック注射を打ったりしましたが、どんどん悪くなっていきました。手術しようにも骨転移している骨はかすかす状態で、当時はそんな状態の骨を触る整形外科はいないとも言われました。
そのできなかった手術を昨年12月と今年の6月に受けました。固定術ではなく除圧術というもので、内視鏡を使う新しい手術です。横から脊椎に向かって内視鏡を入れ、除圧してもらいました。上半身は麻酔にかかっていなかったので、執刀医と話をし、モニターを見ながら手術を受けましたが。手術が終わって2、3時間後には病室をふつうに歩くことができ、4日目には退院できました。骨転移に対してこうした新しい手術があることもぜひ知っていただきたいと思います。
そのほかでは放射線緩和治療も受けてよかったです。口腔外科での衛生管理や骸骨壊死予防も、QOLの向上に繋がりますから、みなさんもぜひやっておくといいと思います。
治療に向き合う上で大切なことは、「小さな症状でも訴える」ということです。痛くなくても骨のあたりがかゆいと思ったくらいでも医師に伝えてください。そして生活の質を中心にした治療を意識しましょう。そうすることで治療に前向きになるし、体内の免疫効果も高まり、治療の効果も上がります。そしてほかの骨病変にもぜひ注意してください。そこは、私は迂闊でした。脊柱管狭窄症になるなんて思いもしてなかったのです。
がんの痛みはどんなに名医でもわかりません。小さな痛み、うずき、針を刺すような痛みなどいろいろあり、人によって違います。それを細かく主治医に訴えれば、主治医がそれに見合う最良の治療を選んでくれると思います。私はそうして選んでもらって今ここにいます。
骨転移で苦しかったこと、辛かったこと
骨転移で苦しかったことに、痛みがひどく、退職を余儀なくされたことがありました。ずっと無職の状態がずっと続いたのですが、実は最近私を雇ってくれる職場が見つかりました。年ばかりいって、体は動かんで、口は達者という私ですが、昨日は初出勤でした。以前と同じ介護にかかわる仕事ですが、骨転移しているのであまり動かなくてもいいデスクワークです。「デスクワークも休み休みしてくれたらいい」と経営者からありがたい配慮をいただき、希望の職に復帰することができました。こういう人間もいるのだということで、少しでも希望を持っていただけるとうれしいと思います。
こういったふうに仕事も会社も社会も変わっております。あと医療も最新の骨転移の治療もどんどん出てきています。私は、大きな声でいっていいかな、骨転移なんかこわくないです。それなりの対策を講じてそれなりの心構えで挑んでくれたらなんらこわいことはないとそれだけは理解していただけたらと思います。
*患者さん個人のご経験をお話しいただきました。すべての患者さんが同様の経過を示すわけではありません。
【Q&Aディスカッション】
司会 武内 務さん NPO法人腺友倶楽部 理事長
質問:陽子線治療についてもう少し詳しく教えていただけますか。
勝井先生:陽子線で前立腺がんを根本的に治す治療は、現在、岡山県では津山中央病院(岡山県津山市)で始まっており、保険適用で患者さんの自己負担限度額の支払いで済みます。陽子線治療以外に放射線の中には従来よりX線が用いられ、X線による新しい照射法としてIMRT(強度変調放射線治療)があり、こちらはかなり広まってきています。通常のX線照射に比べると副作用と効果の面で圧倒的にいいと言えるでしょう。陽子線治療とIMRTを比べれば、教科書的には効果も副作用もほぼ同じです。なお、IMRTや陽子線治療は骨転移がある場合は、現状は公的保険の適用外です(2018年9月現在)。
質問:前立腺がんの治療では、どんな患者さんが手術に適していて、どんな患者さんが放射線治療に適しているのか教えてください。
荒木先生:前立腺がんは経過が長い病気ですから、見つかったからといって必ずしもすぐに治療をする必要がない人もいます。手術にしても放射線治療にしてもホルモン療法にしてもそれなりの副作用があるので、これは非常に経過のいいがんだと判断された場合に適用します。生検といって針を刺して顕微鏡でみる検査がありますが、その判定でグリーソンスコアが低く、がんの悪性度が低いときには、経過観察ということもあります。それを超えた場合で、手術や放射線による治療を選ぶ場合は、治しきる、取りきるということを狙います。手術についていえば、教科書的には75歳までの適用とされていることも知っておいてください。転移のない前立腺癌は10年以内に命にかかわる可能性が低いからです。平均寿命が81歳、82歳であることを考えると、治療に伴う合併症のリスクを冒してまで手術する必要があるのかないのか。もしそうした治療の副作用が出ると、命にかかわらない病気なのに副作用だけを持ってしまうことになってしまいます。放射線をお勧めするのは少し高齢な方ということになります。一方、50代、60代という若い方の場合は放射線より手術の方が向いているでしょう。なぜなら放射線は5年、10年、15年後にも放射線の副作用の影響が出ることがあるからです。ただ、これは敢えて言えばという話であり、50代、60代では放射線治療がダメかというとそういうことではありません。
質問:術後の再発があった場合の治療はどんなものがありますか。
荒木先生:術後の再発があった場合は放射線治療またはホルモン治療が選ばれます。これは再発の仕方によります。前立腺を取ったあとに近接部位だけにがんがあると考えられる場合には放射線治療がいいと思います。ただPSAがすごい勢いで上がってくる方は全身にがん細胞があると考えられ、その場合はピンポイントで放射線をあてるよりも全身に効くホルモン療法がいいと思われます。そういう判断が各主治医からされているはずです。
質問:ホルモン治療はいつまで続ける必要がありますか。
荒木先生:薬物によるホルモン治療をいつまで続けるかについては、ケースバイケースです。ただ、ホルモン治療は男性ホルモンを抑え込む治療であり、1年くらい続けるとしばらくは男性ホルモンが抑えられっぱなしになります。これは切除したがんの性質によりますが、「この患者さんのがんはおとなしい」と思われたら主治医の判断で、「一旦ホルモン療法をやめましょう」という話にもなることもあるでしょう。そうした提案があったら、主治医がある程度安心している時と判断していただいて結構です。一旦やめても、ホルモン治療はいつでも再開できます。ホルモン療法も副作用もありますから、そうした間欠的な治療も選択肢のひとつになると思います。
荒木先生:ホルモン療法をしていて再発と判定するのは、1カ月ごとに調べるPSAの数値が一番低かったPSAの25%の上昇かつ2ng/ml以上と定義されています。
渡邉先生:放射線治療中の再発の場合はどうですか。
荒木先生:最初の治療で放射線治療を選択された方は、若い方にはどちらかというと手術をお勧めしますし、お年を召した方にはどちらかといえば放射線治療をお勧めします。全身麻酔などが少し負担と考える方も放射線治療を考えたほうがいいでしょう。放射線治療される方の多くはホルモン治療もされていると思いますので、数年間あるいは数カ月間ホルモン治療された後に再発ということもあります。そのときはまずPSAが反応します。
荒木先生:おおまかにいえば、PSAで一番低いところから2上がったときが再発となっていますが、必ずしもすぐに治療が必要かといえばそうではありません。それまでの経過もみなくてはいけません。手術後の数値が意味するところはまた別です。再発もしくは手術でがんがとり切れなかったと判定されるレベルはPSA値で0.2から0.5。いろいろなシチュエーションの中で再発がありますので、みなさん混乱されると思いますが、それぞれのシチュエーションに合わせて「再発」という定義がされます。気をつけてほしいのは、手術の後にPSA値が0.2とか0.5で「じゃ、再発」ということだから、すぐにCTとかMRIとか骨シンチを撮ればいいというわけではない点です。その程度の数値では画像検査をしてもなかなかわかりません。
渡邉先生:ひと言で再発といっても、単にPSAだけが上がる再発と、実際に画像検査で病変が出現し,それに関連する自覚症状が現れるような再発とは異なるということですね。
質問:川﨑さんに聞きたいのですが、食事について何か気をつけていらっしゃること、骨折の予防でお勧めはありますか。
川﨑さん:まず食事についてですが、がん治療の影響もあり、脂っぽいものが苦手になる方は多いようです。私の場合は極端に苦手になり、現在は野菜中心の食生活で、その間にちょこちょこ肉魚を摂る程度です。暴飲暴食もしているかもしれませんね(笑)。お酒もいただいています。これはやめなさいと言われているもの以外は気を使っていませんね。骨転移があるので予防としては、重たいものを持ってはいけないと医師から言われています。10㎏のものを持ってはいけないと言われたら、7、8キロで抑えるとかそれ以上に予防線を張るよう心掛けています。そして、大げさなくらいに周りに「何もできない」と訴えています。周りの協力がなかったら骨折の予防はできないと思いますので。
質問:骨に対する放射線治療を行ったあとに病気が進行した場合はどんな治療がありますか。
勝井先生:放射線治療をした後、数年、あるいは短い場合で数カ月後にがんがジワッと大きくなることはあります。特に前立腺がんの方は年単位で考えなければいけません。もう一度同じ場所に放射線を受けることができるかというと原則的にはできません。ただ、ひどい痛みや辛さの症状の原因になっている場合は例外的に再照射をする場合はあります。一方、照射場所が前回と違う場合にはあまり問題はありません。ただし、骨やほかの臓器に転移していれば基本的には全身の治療、つまり抗がん剤やホルモン剤が主体となってその合間に放射線治療を考えるというのが基本的な方向性です。
質問:ホルモン療法が効かなくなって抗がん剤を進められていますが、私は80歳を超えている。高齢者でも抗がん剤は大丈夫なのか。
荒木先生:その方の健康状態によります。70歳を超えると健康状態は人によって大きく違います。80歳だからダメとも申しませんし、絶対大丈夫とも言えません。主治医の先生とお話しいただくというのと、もし抗がん剤(化学療法)以外の方法があれば一般的にはその方がいいと思いますが個々のケースによると思います。
質問:自覚症状が全然なくてPSAが上がってきていない状態でも転移検査をする必要があるのでしょうか。
荒木先生:何らかの治療をして、PSAが0であれば画像検査はいらないです。MRI、CTなど今ある画像検査をやっても、PSAが上がってくる前に画像にうつることは基本的にはないです。
武内さん:いったん去勢抵抗性になって、それでもPSAが安定している時期はあると思いますが、そういうときも定期的に転移検査をするのか、しなくてもいいのでしょうか。
荒木先生:そのPSA値の落ち着いたところの度合いにもよりますが、全体的流れは5年前、10年前に比べると画像検査は早めにやりましょうという提言はなされています。しかし統計をとると早めの画像診断はドクターの約3割しかやっていない(出典:Medical view社 スッキリわかる前立腺癌 P 196、APCCC2015の調査結果)。ドクターもそういう指針はあるもののあまりに早い画像検査はやりすぎだと思っているのが現状だと思います。
最後に座長からのメッセージ
渡邉先生:荒木先生や勝井先生がおっしゃるように、前立腺がんや転移に対して、今わたしたちはいろいろな治療法を持っています。それをいかにいい状況で、適切な患者さんに適切な段階でその治療を提供できるかが大事だと考えています。
勝井先生からその診断や放射線治療についての詳しいご説明、荒木先生からは前立腺がん転移の概論と治療についての説明をいただき、川﨑さんからは実際に治療を受けたリアルな体験、怖くない、恐れなくていい、長い付き合いが必要だというお話をいただきました。
日本人の2人に1人ががんになる時代です。どううまくお付き合いできるかが重要です。前立腺がんはある程度先が読めて、そこまで家族と一緒に準備ができる幸せな病気だ、と考える先輩医師がいました。私はある意味それも超高齢化社会になった現代には正解かなと思っています。きょうは約150名と大勢の方に来ていただき、専門家2人と川﨑さんに話していただきました。武内さんも話を聞いていただきありがとうございました。
武内さん:先生方、川﨑さんきょうはありがとうございました。
MAC-XOF-JP-0072-25-08
| 開催日 | 2018年9月2日(日) |
|---|---|
| 開催時間 | 14:00~17:00(開場13:30) |
| 場所 | 岡山国際交流センター 国際会議場 |
| 参加費 | 無料 |
| 共催 | 認定NPO法人キャンサーネットジャパン NPO法人腺友倶楽部 バイエル薬品株式会社 |