本レポートは2019年10月14日に開催した時の内容です。医療情報は日々進歩しています。最新の情報と変わっている場合があります。また講師の所属もそのときのものです。ご注意ください。
【講演1】
前立腺がん転移について知ってほしいこと
泉 浩二先生
金沢大学附属病院 泌尿器科 講師

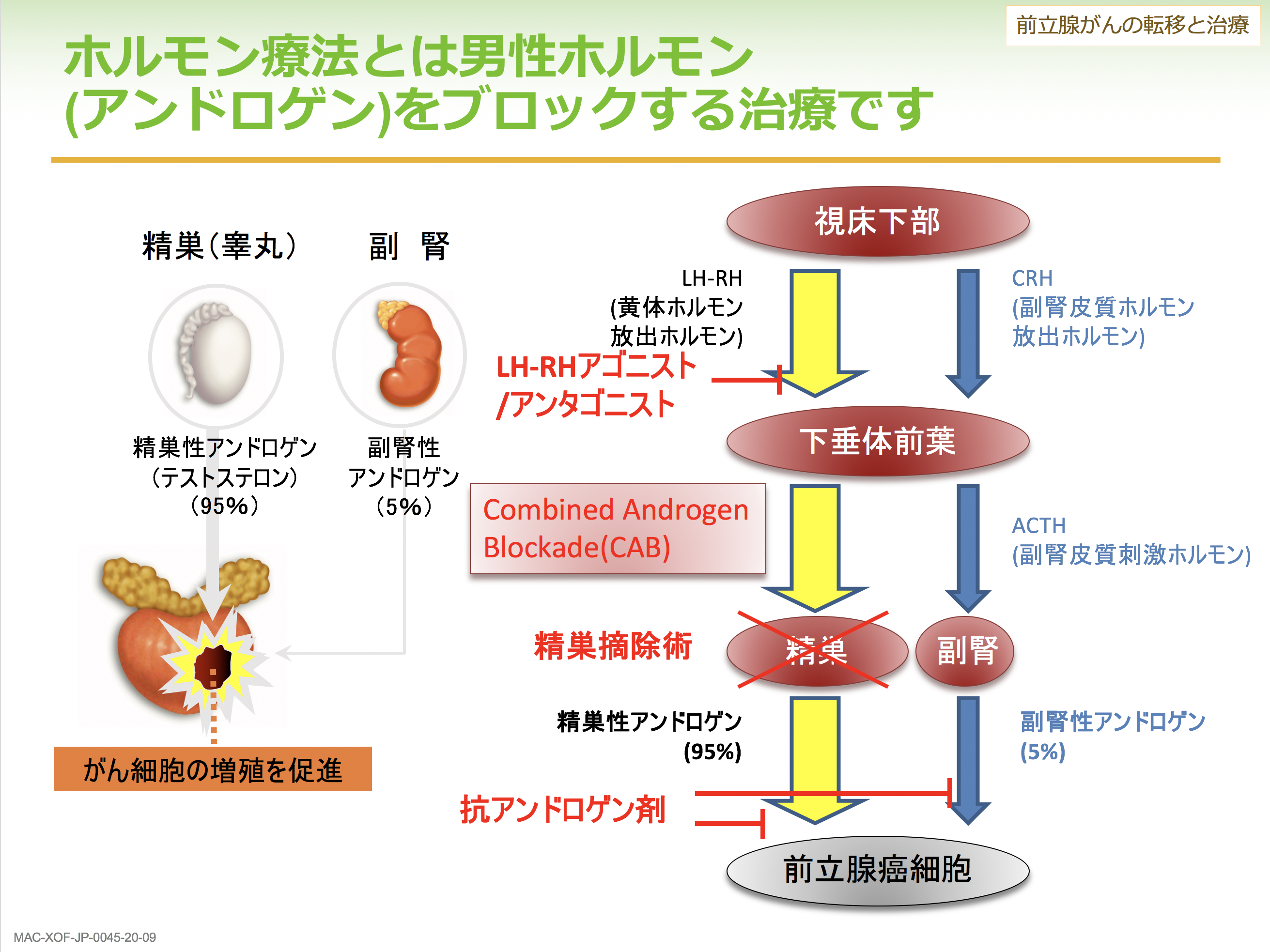
前立腺がんについて
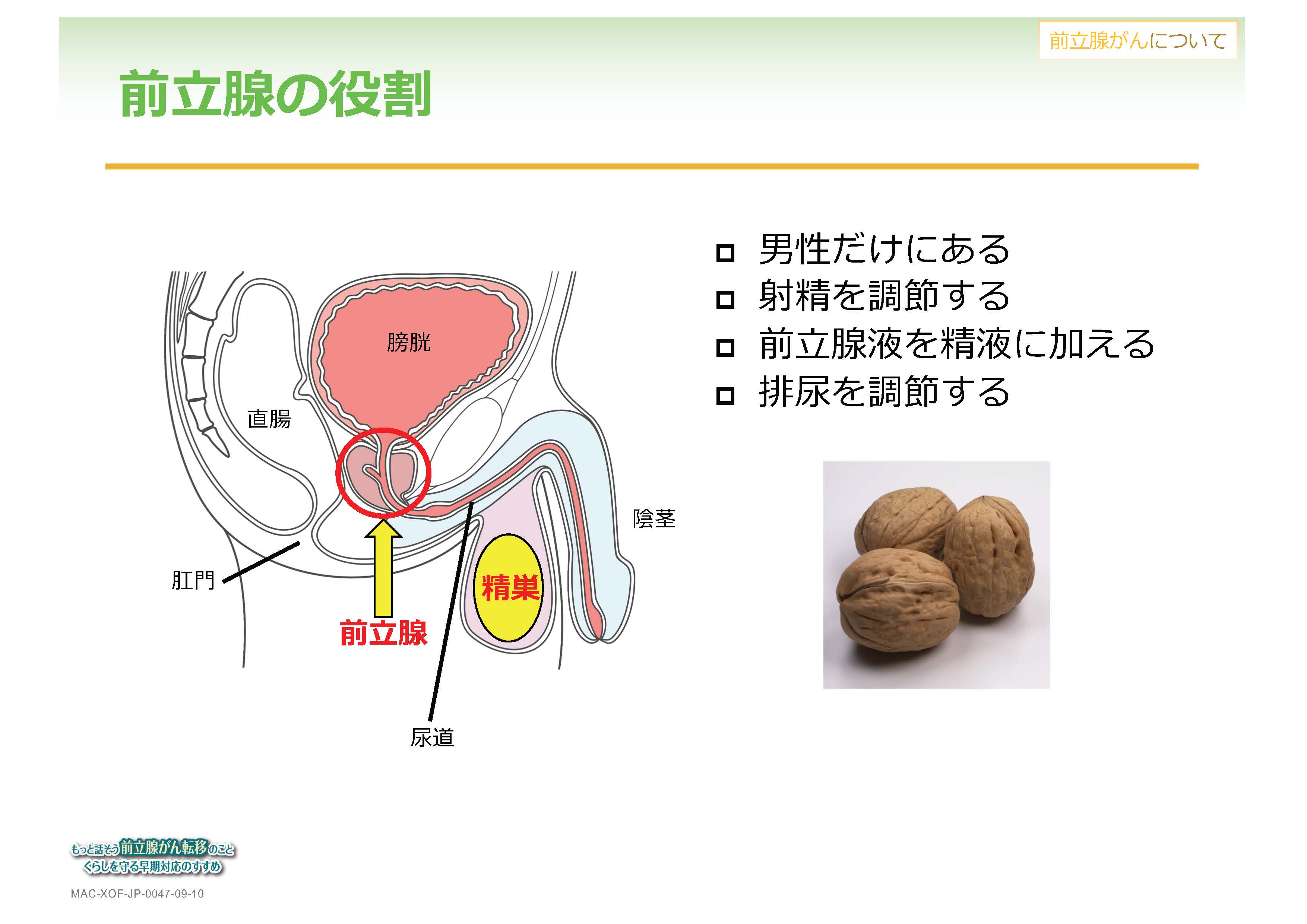
前立腺は男性だけにある臓器です。膀胱に尿がたまり、尿は尿道を通って出ていきますが、膀胱のすぐ下に尿道を取り巻くようにあるのが前立腺です。正常な状態でくるみくらいの大きさです。前立腺の役割は射精の調節です。精巣でつくられ、ぐるりと回って前立腺の付近で前立腺液を伴って射精することになります。そして、もう一つの重要な役割が排尿の調節で、尿を出したり、止めたりする機能の一部を担っています。
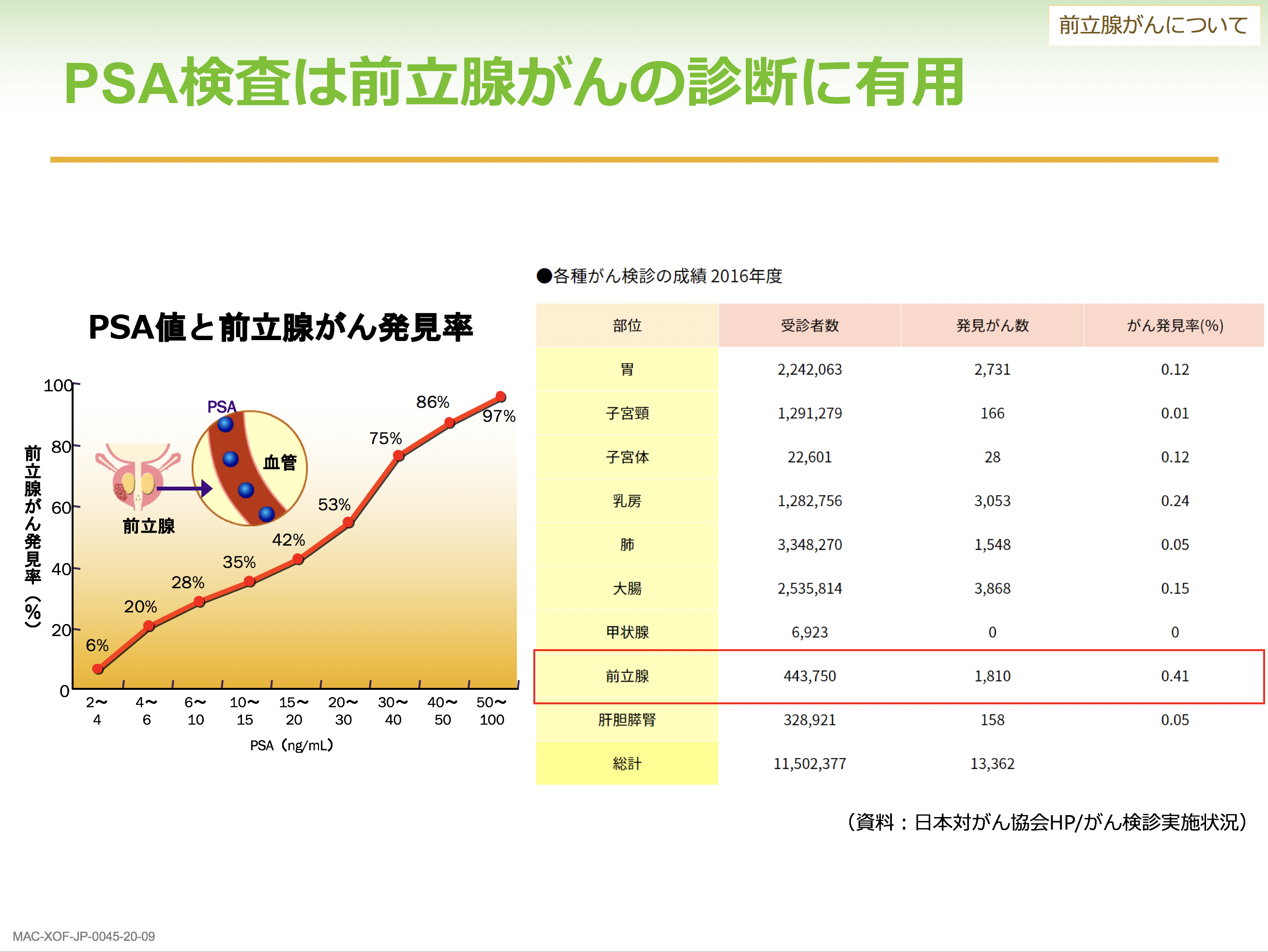
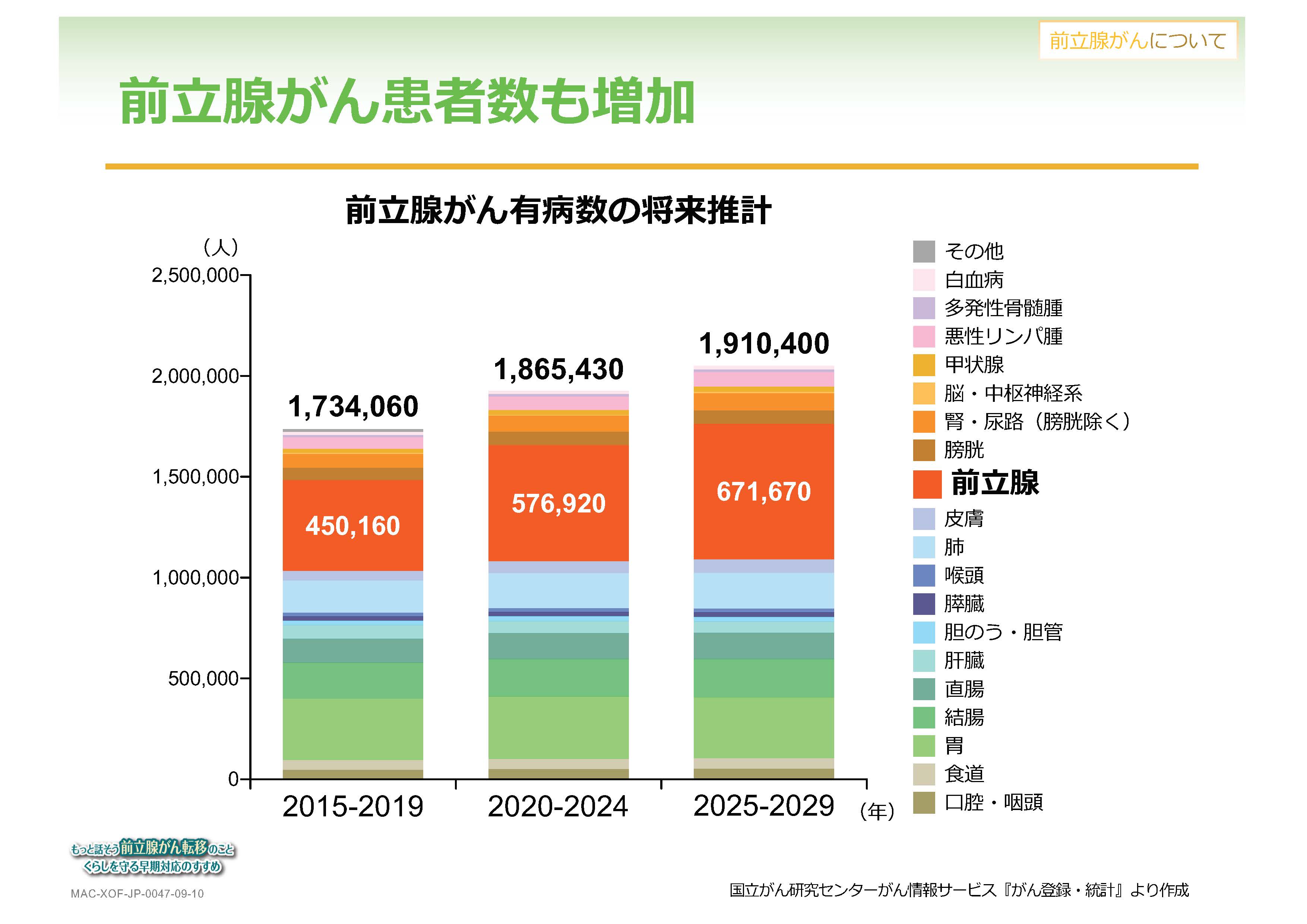
前立腺がんの罹患数は増加傾向にあります。特に最近はその頻度が上がっており、日本人男性が生涯のうちに前立腺がんに罹患する割合は9%、計算上は11人に1人です(*1)。男性がんとしては胃がん、大腸がん、肺がんがよく知られていますが、2016年のがん罹患者数(新規罹患者数)の統計では、胃がんに次いで前立腺が2位と、大腸がん(3位)、肺がん(4位)より多くなっています(*2)。
また、現在がんにかかっている人がどれくらいいるのかという有病者数の統計では、前立腺がん患者がもっとも多く、患者数が年々累積され、2025-2029年には約70万人になるとの推計も出ています。
前立腺がんはほかのがんに比べて、高齢の方がなりやすい病気です。具体的には50歳以上で罹患する病気で、それより若い年齢にはほとんどありません。高齢になるにつれて罹患者は多くなっています。
どんな人が前立腺がんになりやすいかですが、まずは年齢がリスクファクターになっています。人種差もあり、日本人は11人に1人ですが、黒人では4人に1人、白人は8人に1人となっています(*3)。また、父子や兄弟に1人の前立腺がん患者がいる場合、罹患リスクは2.4倍から5.6倍になるとされ、家族歴もリスク要因となっているといえます(*4)。高脂肪食や乳製品の摂取など欧米化の関与も指摘されていますが、現時点ではまだ断定的なことは言えません。
前立腺がんは「長い付き合いになるがん」と言われています。地域がん登録における5年相対生存率をみると、前立腺がんにかかっている人の5年生存率は97.5%で、その間に亡くなる人は2.5%に留まっており、他のがんに比べると明らかに良い結果となっています(*2)。
一方で前立腺がんは治療期間が長くなるがんということもできます。治療に伴って生活の質(QOL)が落ちてきたり、病気そのものがQOLを落とすことがありますから、QOLについても主治医と話しておくことが大事です。バイエル薬品が行ったインターネット調査では、主治医とのQOLについて話し合ったことがあるという人は5分の1程度、また主治医とQOLについて話し合った際に、主治医からなんらかの助言や提案を得たという人は8割で、2割が回答を得られてないという結果になっています(*5)。
前立腺がんの転移
さて、前立腺がん患者さんが抱える不安としてもっとも多いのが「がんが転移しないか」ですが、まずは前立腺がんの転移とはどういうものなのかを説明したいと思います。
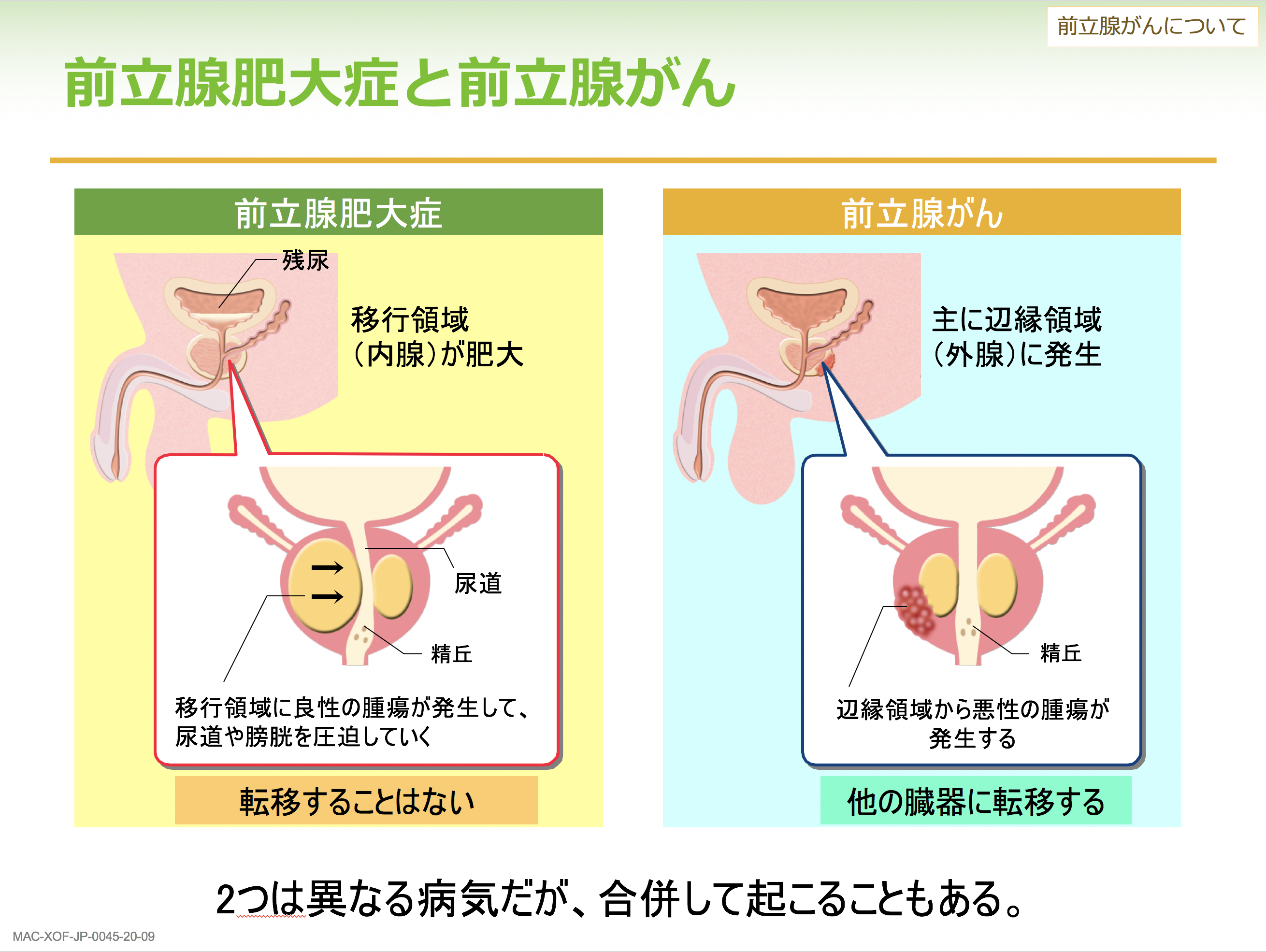
転移と浸潤は違うものです。浸潤は周囲の臓器で増殖するもので、元々の臓器(前立腺がんの場合は前立腺)からはみ出しているものであり、原発巣から地続きで広がっている状態です。前立腺がんの初診評価では、TMN分類というものをよく使いますが、このうちTが浸潤を示すもので、その程度によってT3、T4と表現します。
一方、転移は血液やリンパ液の流れに乗り、前立腺から離れたところへ移動して増殖するもので、地続きになっていないものをいいます。先ほどのTNM分類では所属リンパ節への転移をNで表し、所属リンパ節、つまり前立腺から直接リンパ液が流れているところへの転移をN1といいます。M1は遠隔転移のことで、さらに細かくabcに分かれており、所属リンパ節じゃないリンパ節への転移がM1aで、骨転移や臓器転移などはbやcで表します。
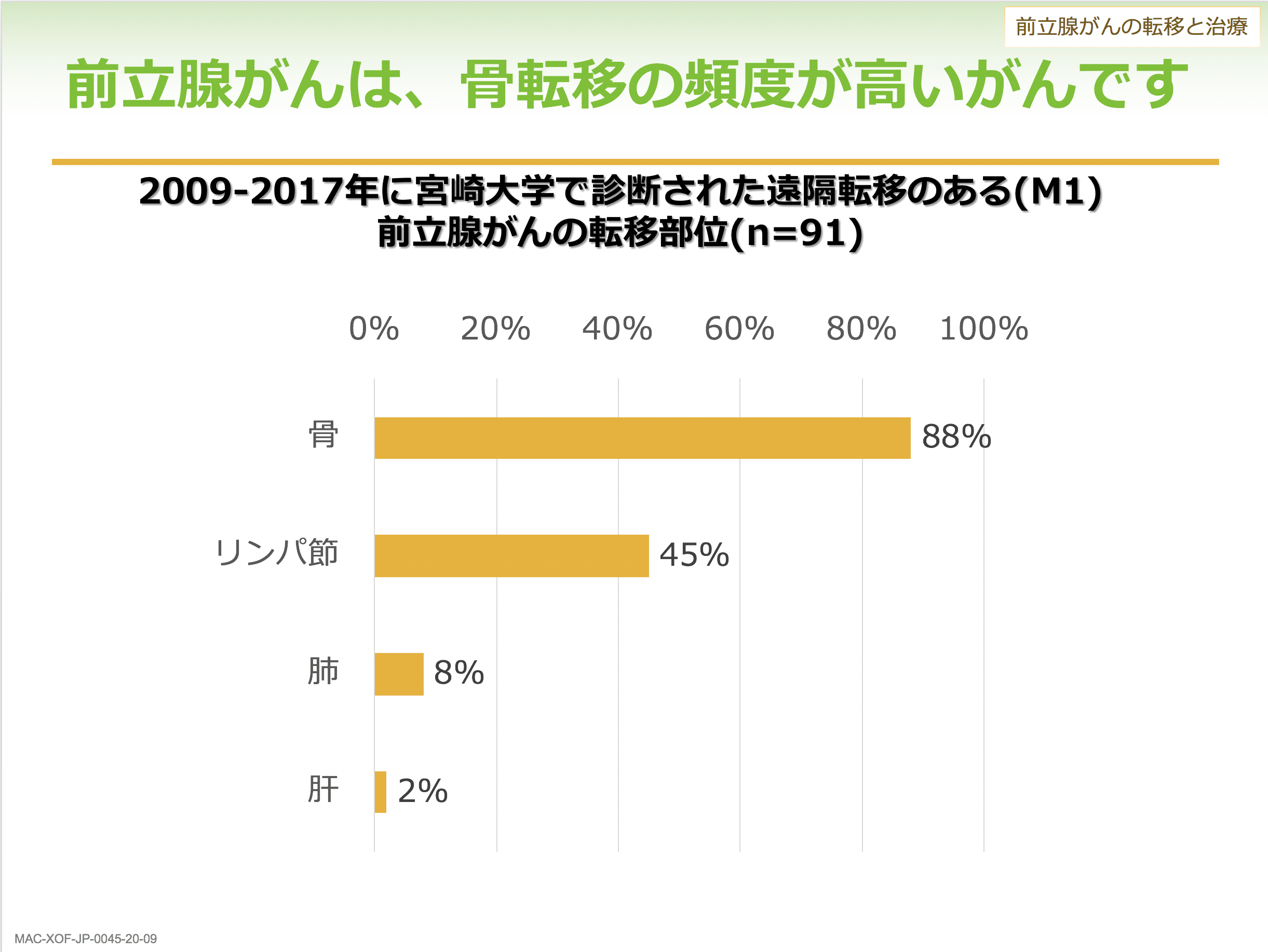
前立腺がんは骨転移が非常に多いがんです。初診時に転移がある前立腺がんが見つかった方のうち、80%以上に骨転移がみられます。進行がんでは薬物療法を行いますが、最初の薬物療法が効かなくなったものを去勢抵抗性前立腺がんといいます。そうなった方においてもその80%以上に骨転移がみられます。大きな骨の部位に転移しやすいといわれており、特に多いのは肋骨、脊椎、骨盤、大腿骨です。前立腺がんの骨転移は、がん細胞が血管を通って骨に達し、骨にすみついて増殖することで起きます。がんの種類によってどこに転移しやすいかというのはある程度決まっていますが、前立腺がんは特に骨との親和性が高く、骨に転移しやすいということになります。
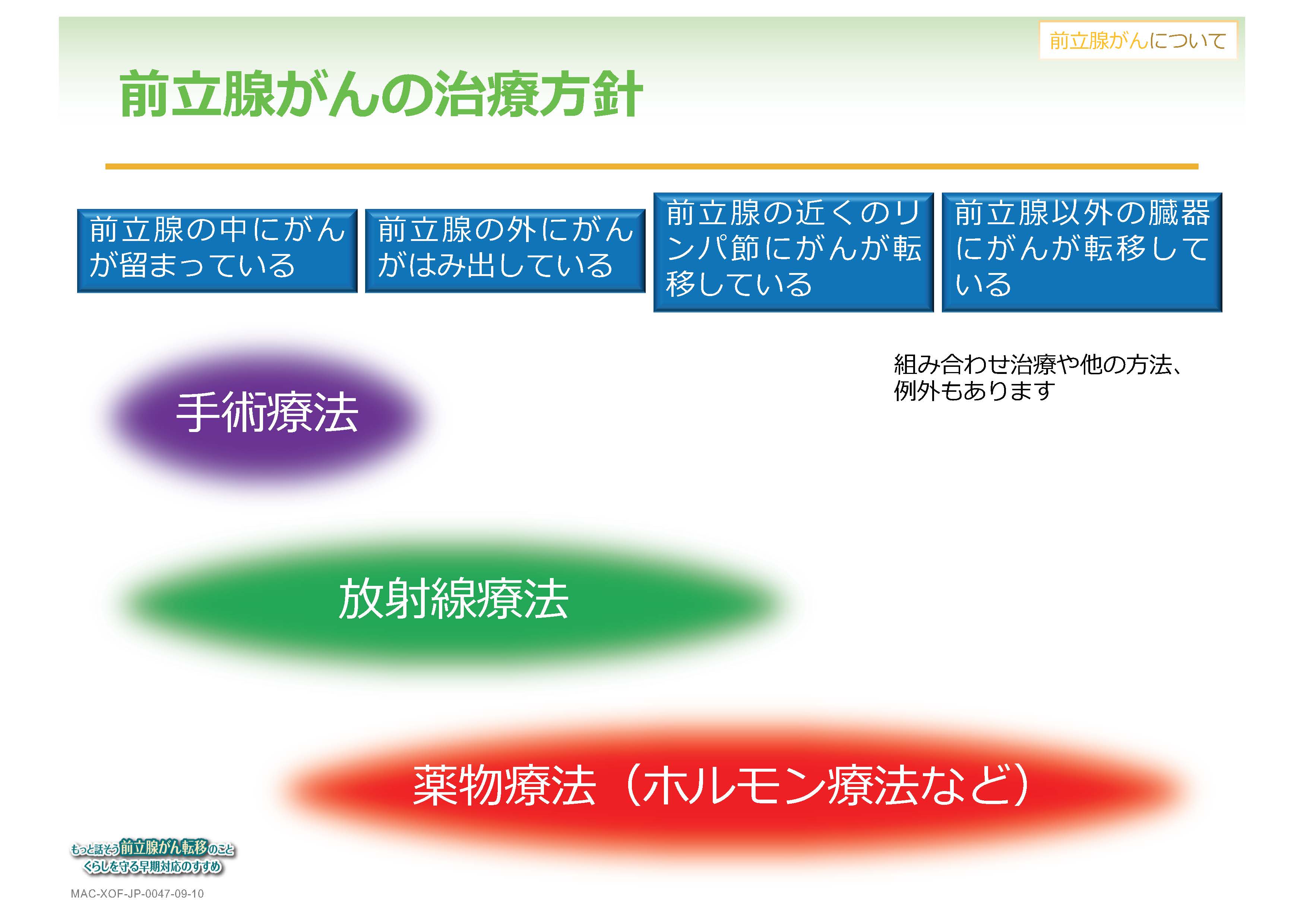
前立腺がんの治療方針
前立腺がんの治療方針については、これが絶対的なものというわけではありませんが、がんが前立腺の中にとどまっているもの、あるいは一部はみ出しているものに関しては手術療法を行います。現在は手術支援ロボットを使った前立腺全摘術がメインです。また、がんが前立腺の中にとどまっているところから、所属リンパ節までの転移まで広い範囲をフォローしているのが放射線療法です。そして少し進行した状態から、かなり進行している状態まで幅広くカバーしているのが薬物療法になります。
先ほど、前立腺がんは長い付き合いになるがんであると言いましたが、転移した場合でもその傾向は同じで、遠隔転移がある場合の5年相対生存率は、がん全体では20%未満なのに対し、約50%と高く、しかもその率は向上してきています(*1)。
前立腺がんの骨転移
骨転移には、溶骨型転移と造骨型転移がありますが、前立腺がんの場合は、造骨型であることが多いと言われています。溶骨型は骨を溶かし、その溶かしたところにがん細胞がすみつくのに対し、造骨型では、骨を溶かしはしますが、そこに骨を作る細胞が異常に活性化されてがん細胞とともに骨が増えていくというものです。
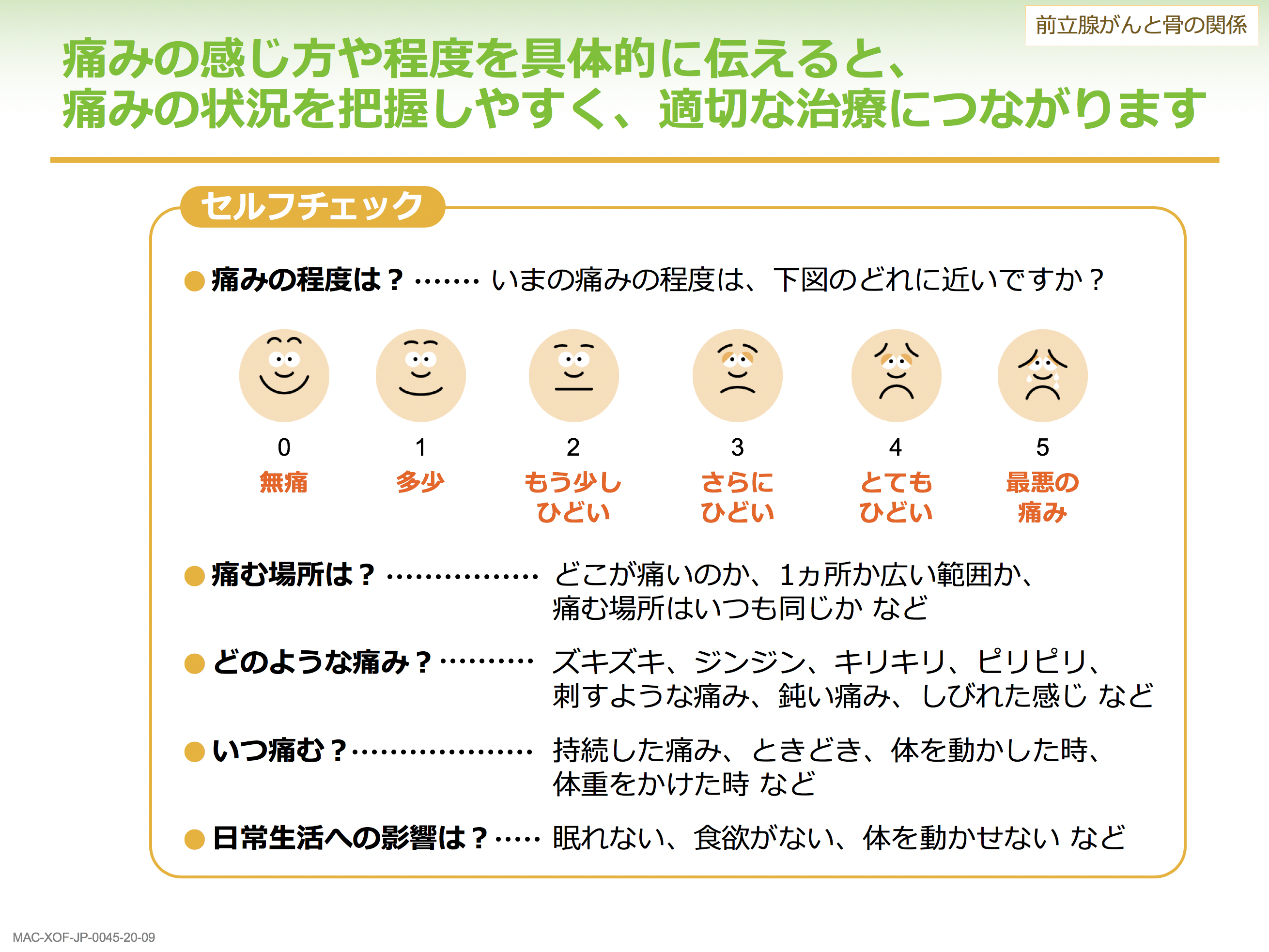
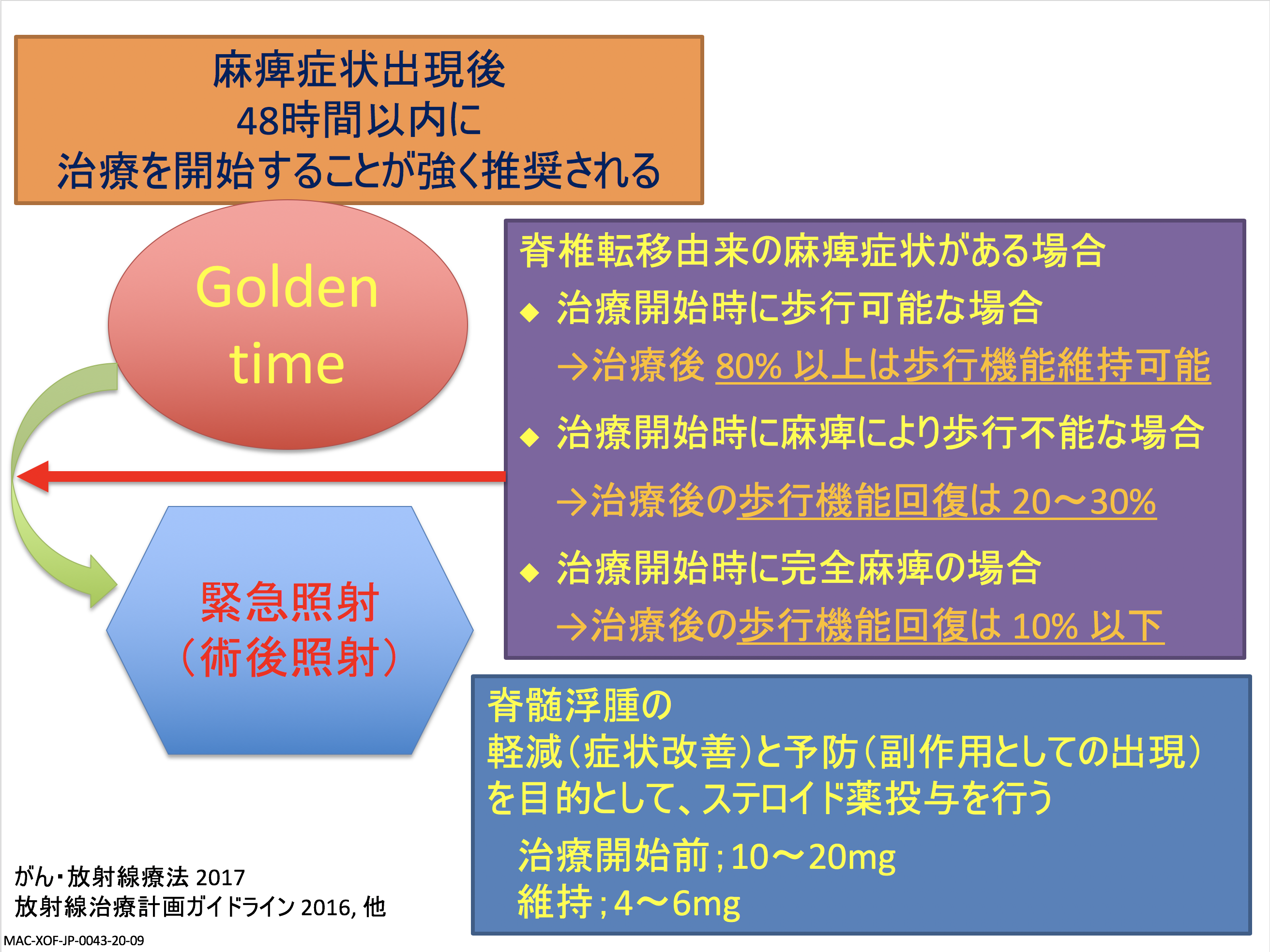
骨転移の症状として圧倒的に多いものは痛みで、他には痺れや麻痺、病的骨折、高カルシウム血症などがあります。特に手足のしびれや、脚の踏ん張りがきかなくなるのは、麻痺の状態としては重要な状況になりますので、早めに主治医に伝えるようにしてください。
「PSA の値に特に変動はないが2週間前から背中に痛みが現れて強くなってきた」という状況を想定してもらい、それを受診の際に医師に伝えるかどうかを聞いたところ、3分の1の方は伝えないと答え、その理由として半数以上の人が「前立腺がんとは関連のない症状である」と考えていたという調査結果がありますが、こうした痛みは実は骨転移と関係していることが多いので、注意が必要です(*6)。
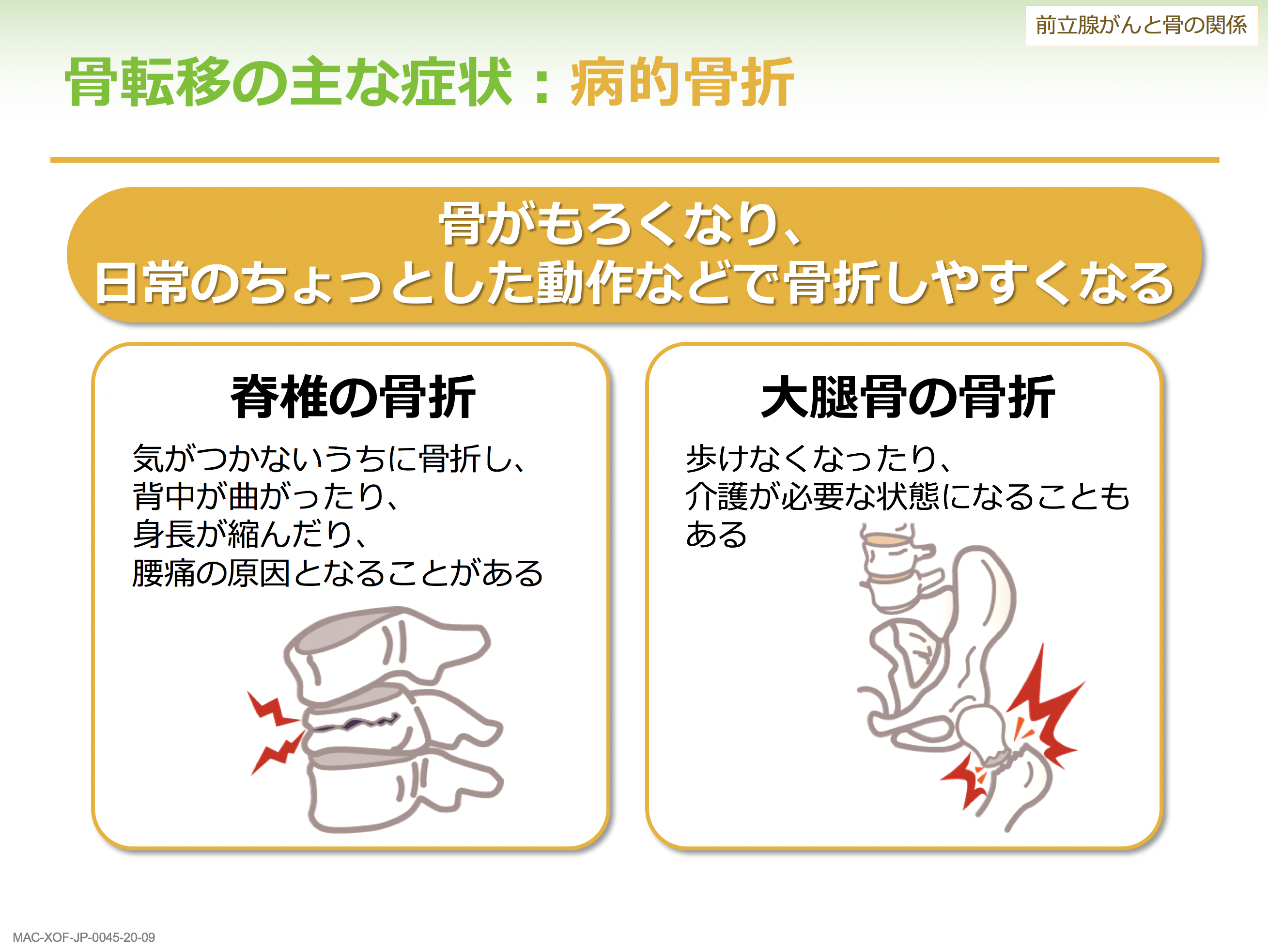
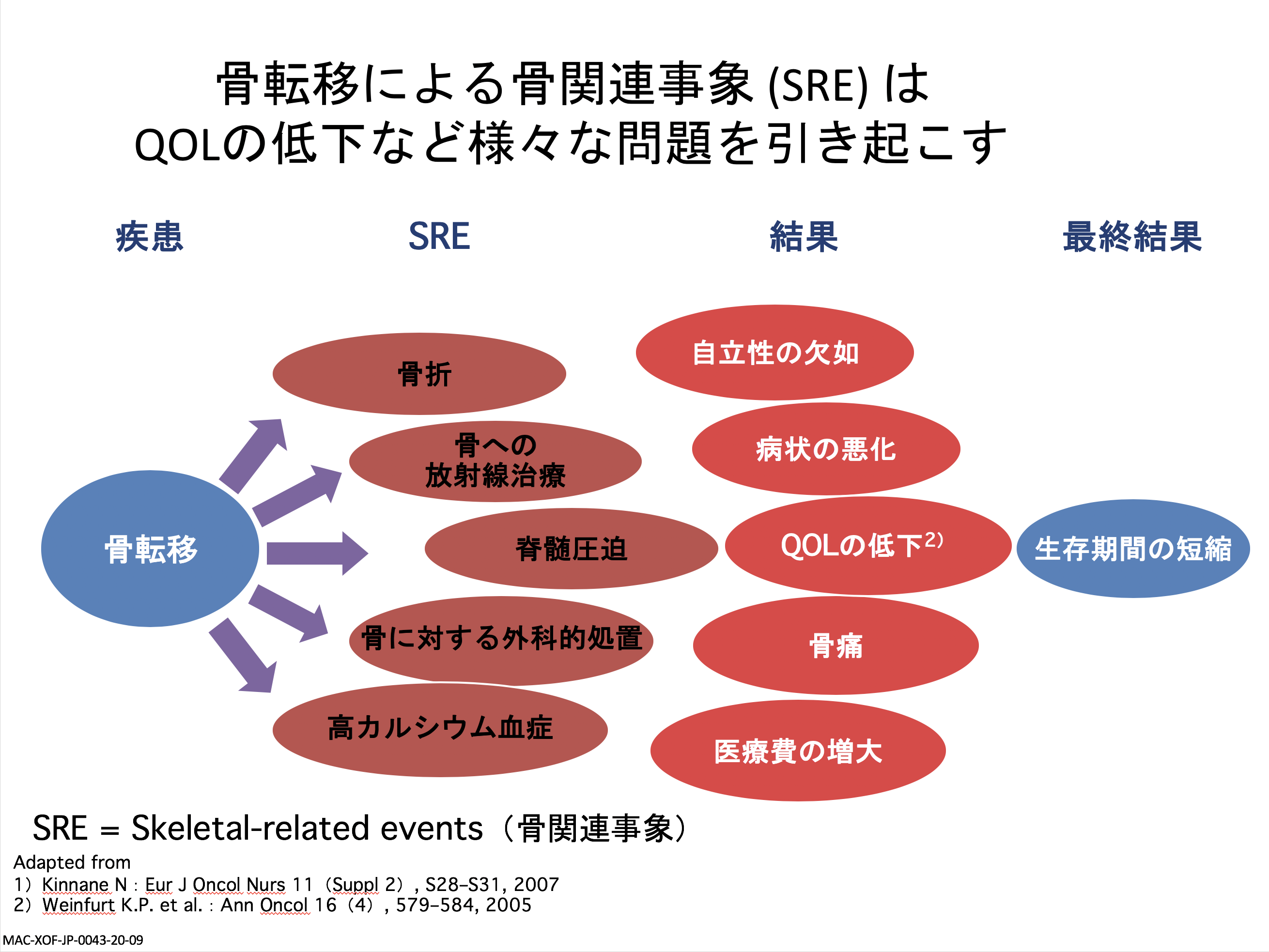
骨折も骨転移の非常に重要な症状になります。骨がもろくなり日常のちょっとした動作でも骨折しやすくなります。脊椎や大腿骨の骨折では歩けなくなりますから、それだけで QOLがかなり低下してしまいます。骨折を防ぐために、定期的な骨密度の測定や無理のない運動、カルシウムの摂取を心がけましょう。また、転倒によって骨折が起こることが非常に多いので、室内の整理整頓を心がけましょう。
骨密度の低下については、ホルモン療法の影響もあります。ホルモン療法は、前立腺がんの栄養となるアンドロゲンを遮断しようというものですが、このホルモン療法によって、骨密度が年間に2.0~4.6%程度下がるとされています(*7)。加齢そのものによっても骨密度は下がりますから、前立腺がんにおいては骨のケアが非常に重要となります。
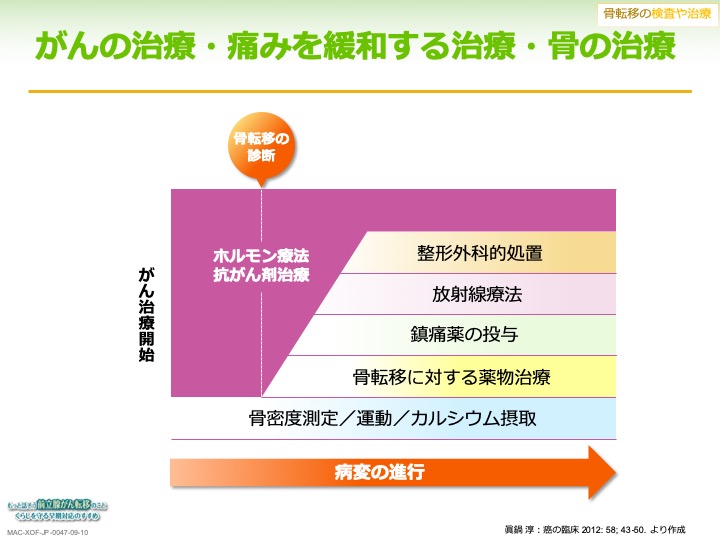
骨転移の検査と治療
骨転移の検査としては、腫瘍マーカーのPSAがあり、骨転移の増大とともにその数値は高くなっていきます。一方で骨転移に鋭敏に反応するALPなどの骨代謝マーカーもありますが、これだけに頼るのはリスクがあります。
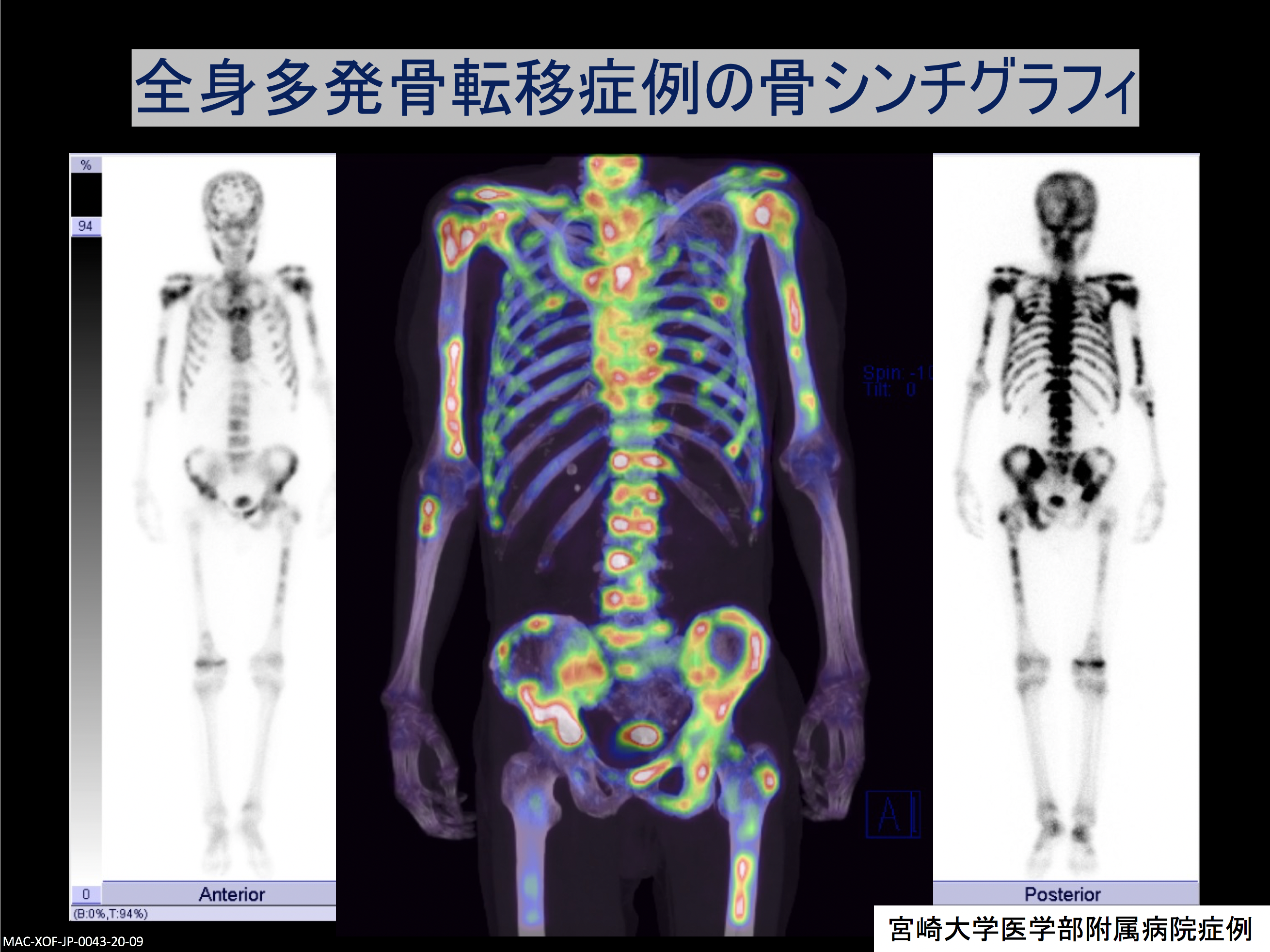
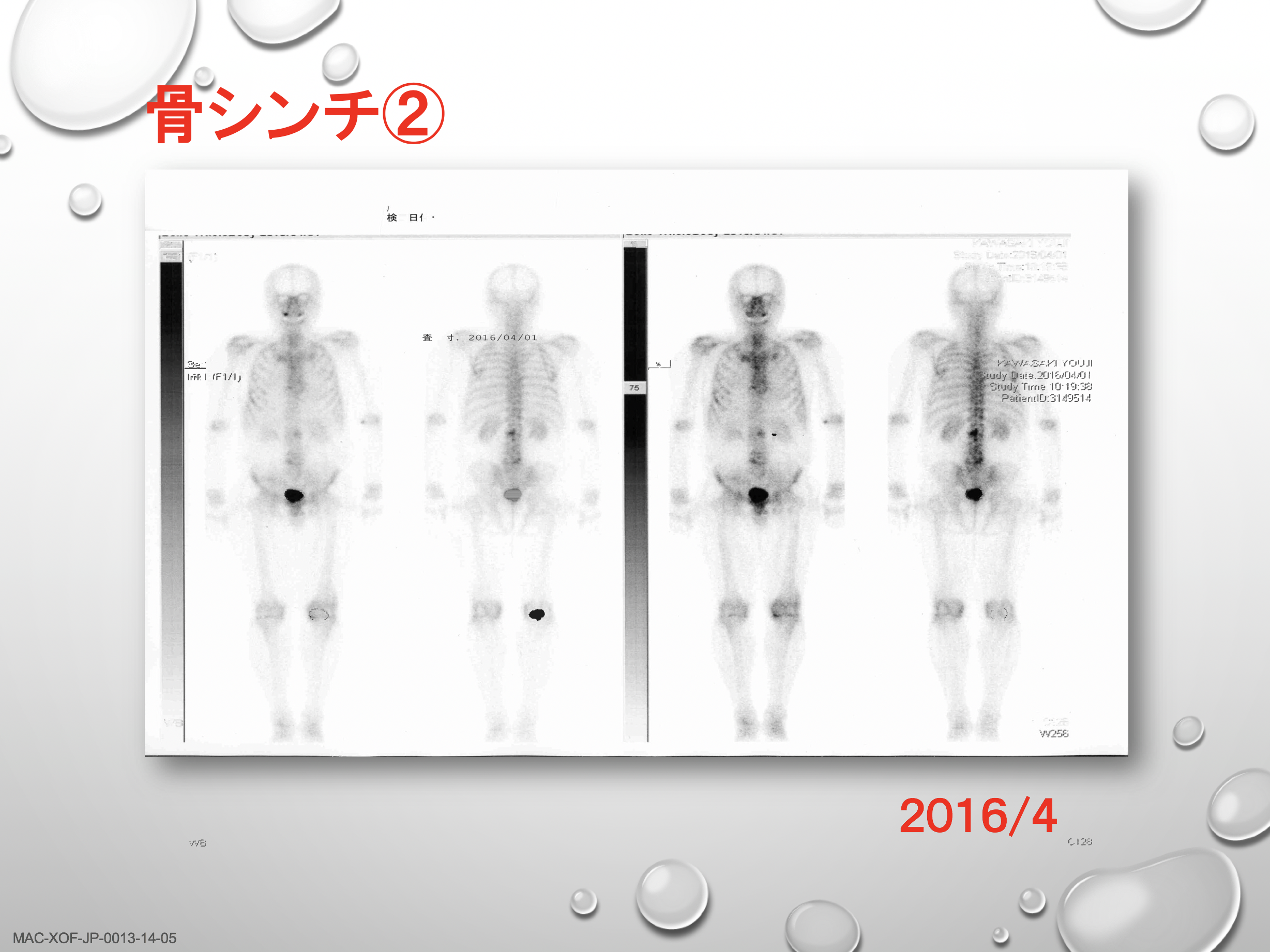
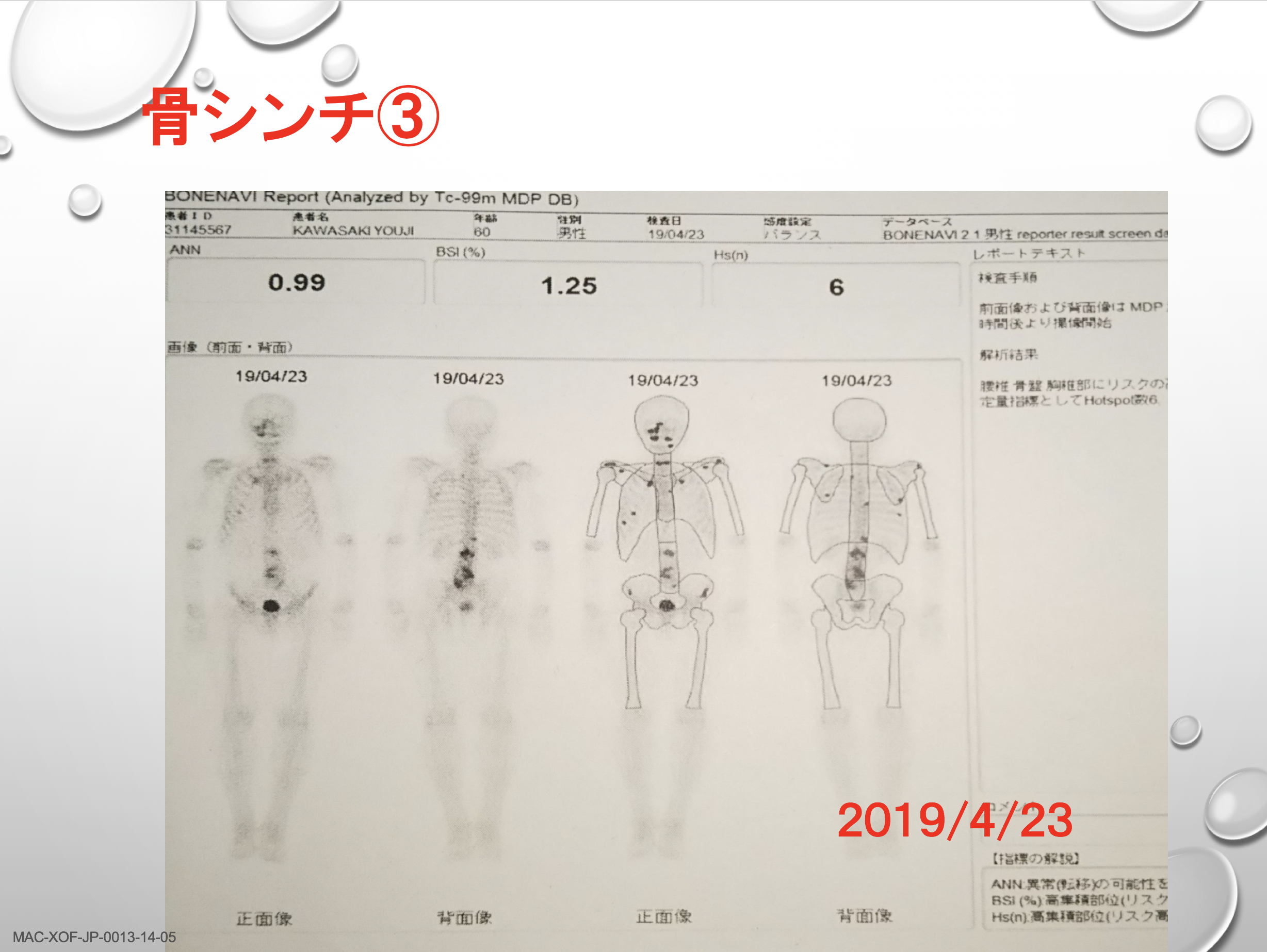
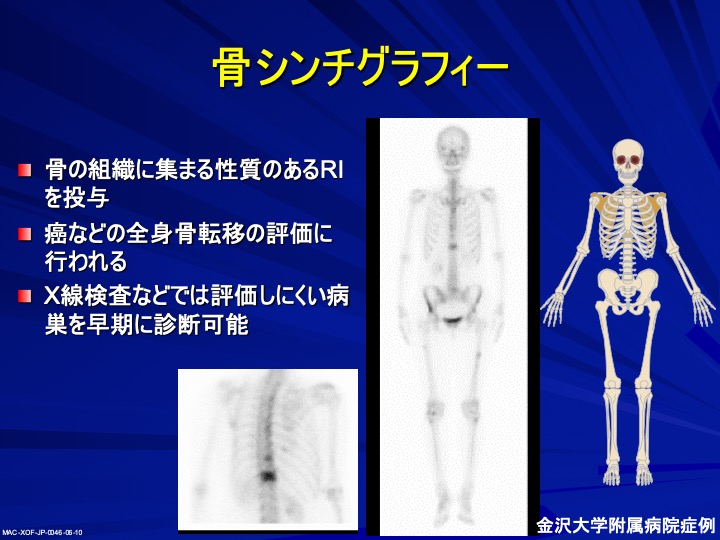
骨転移の画像検査としてよく行われるのは、骨シンチクラフィー(骨シンチ)で、骨転移の部位に集まる性質を持つ放射線物質(ラジオアイソトープ)を血管内に投与し撮影するものです。
痛みを緩和する治療では、ホルモン療法を前提として行ったうえで、骨密度を定期的に測定し、運動やカルシウム摂取を行います。さらには骨転移に対する薬物治療や鎮痛剤、放射線治療、整形外科的処置と段階を追って適宜行っていくことになります。
前立腺がんの薬物療法については、ホルモン療法の他に抗がん剤による化学療法を行うことがありますし、ラジオアイソトープなどの放射性医薬品を使って骨転移の治療を行うこともあります。
骨転移への対応という点では骨修飾薬という破骨細胞に作用する薬がよく使われています。痛み、骨折、高カルシウム血症など、QOL に大きな影響を及ぼす骨関連事象を減らすのが目的で、これによってこうした事象が必ずしもなくなるわけではありませんが、統計学的に減ることがわかっています。
骨代謝についてですが、骨を壊す破骨細胞と骨をつくる骨芽細胞は協調・連動しており、破骨細胞で骨を溶かしたところにがんが転移して、溶けたスペースに、骨芽細胞とがんが協調する形で骨転移を増やしていくことになります。なお、女性の場合は、エストロゲンという女性ホルモンがこの破骨細胞を抑制しているため、閉経してエストロゲンがなくなることで破骨細胞が活性化し、これが骨粗しょう症の原因の一つとなっています。
前立腺がんのホルモン療法はアンドロゲンを遮断するもので、アンドロゲンはエストロゲンに代謝されるため、エストロゲンもなくなり、破骨細胞が元気になって骨が溶けていくことになります。我々のデータでは、ホルモン療法を行うと骨密度が年3%程度減ることがわかっています。
骨修飾薬を使う際に注意していただきたいのが、顎の骨が壊死してしまう骨吸収抑制薬関連顎骨壊死と、骨からのカルシウムの供給がなくなることで一気に血中のカルシウムが下がる低カルシウム血症です。そのためこの骨修飾薬の投与前には必ず腎機能をチェックし、歯科を受診してもらっています。また、投与中には、カルシウム、ビタミンDの投与と歯の状態のチェック、血中カルシウムの測定を必須とします。
骨転移への対応として鎮痛剤を使うこともあります。これは骨転移の痛みだけではなく全ての痛みに対して共通の原則といえますが、非オピオイド鎮痛薬から始まって、痛みの強さに応じて使っていくことになります。このほか、放射線による治療もあります(高松先生の講演レポート参照)。
出典
(*1)国立がん研究センターがん情報サービス『がん登録・統計』
(*2)厚生労働省『全国がん罹患数 2016年速報』https://www.mhlw.go.jp/content/10900000/000553552.pdf
(*3)国立がん研究センターがん情報サービス『がん登録・統計』,Lifetime risk of being diagnosed with,or dying from,prostate cancer by major ethnic group in England 2008-2010
(*4)前立腺癌診療ガイドライン2016 p.14
(*5)バイエル薬品株式会社 インターネット調査2018年8月(前立腺がんの確定診断を受けて前立腺がんの治療のため定期的に通院している50歳〜79歳の男性400名対象)
(*6)バイエル薬品株式会社 インターネット調査2016年12月(2016年9月実施、前立腺がんの治療を受けている50代〜80代の男性300名対象)
(*7)Gralow JR,et al.JNCCN 2013:11;S1-50
【講演2】
転移の早期発見・治療のために放射線でできるこ
高松 繁行先生
金沢大学附属病院 放射線治療科 科長

放射線について
放射線には「怖い」「気持ち悪い」というイメージがあると思います。日本は原子爆弾の被爆国であり、原発事故の問題も抱えていることもあるかもしれません。もちろん、強く浴びれば危険なものであり、安全に管理することは必要です。ただ、実は私たちは地球上に生きているかぎり空気中のラドンや宇宙線、土の中や食べ物から出ている自然放射線を浴びているのです。
なお、飛行機に乗ると地上よりも多く放射線を浴びます。飛行機で東京-ニューヨーク間を往復すると、0.1-0.2ミリシーベルト(年間で浴びる量の約1割)を余計に被ばくすることになりますが、それでも非常に量が少ないので健康被害が出ることはありません。
医療に使われている放射線は人工的に作られたもので、1895年にレントゲン博士がエックス線を人工的につくったのがその始まりです。この発見により、現在は医療や工業、農業など様々な用途に放射線が使われるようになりました。
放射線関連の医療を我々は放射線医学と呼び、主に画像を用いた検査・診断と、治療に分けられます。画像診断のうち前立腺がんに関係あるものとしては、レントゲン写真、超音波、 CT、 MRI、核医学検査などがあり、治療については放射線治療や、ラジオアイソトープ(RI)を使った内用療法(RI内用療法)などがあります。

放射線は、非電離放射線と電離放射線に分けられます。非電離放射線には携帯電話やBluetooth、Wi-Fiなどで用いられる電波や、赤外線、可視光線、紫外線などの光が含まれます。しかし、一般的に放射線と呼ばれているのはもう一方の電離放射線のことです。電離放射線は、細胞のDNAを傷つけるものであり、その一部が医療放射線として利用されています。この電離放射線のうち、光子線という電磁波としての性質があるものがX線やγ線で、粒子として質量をもった小さな粒を用いる粒子線が含まれます。レントゲン博士が見つけたのはX線で、これを使った検査や治療が進んできました。画像を用いた検査診断は、放射線を使うものと、放射線を使わないもの(被ばくをしないもの)に分かれますが、いずれも放射線科が扱います。
放射線を用いた検査
①X線写真
X線写真の原理は、体の向こう側にフィルムを置き、X線を出す電球みたいなもの(X線管球)に電気を通すことで一瞬だけ放射線が出て写真が撮れるというものです。X線は体を貫通してフィルムに届きますから、フィルムが感光します。写真の現像と同じように、このフィルムを現像するとX線の写真が撮れるという仕組みです。カメラでもデジカメが主流のように、現在はフィルムではなく、デジタルのパネルを使って撮影しています。
X線をたくさん吸収する骨や金属などは白く写り、X線がフィルムにたくさん届けば黒く感光して黒く写ります。難しい話になりますが、X線吸収係数、つまりどれだけX線を吸収するかは、物質の原子番号の3乗と密度に比例するので、密度の重いものほど白く写ります。実際のX線写真では様々な臓器が重なり合った影となっています。
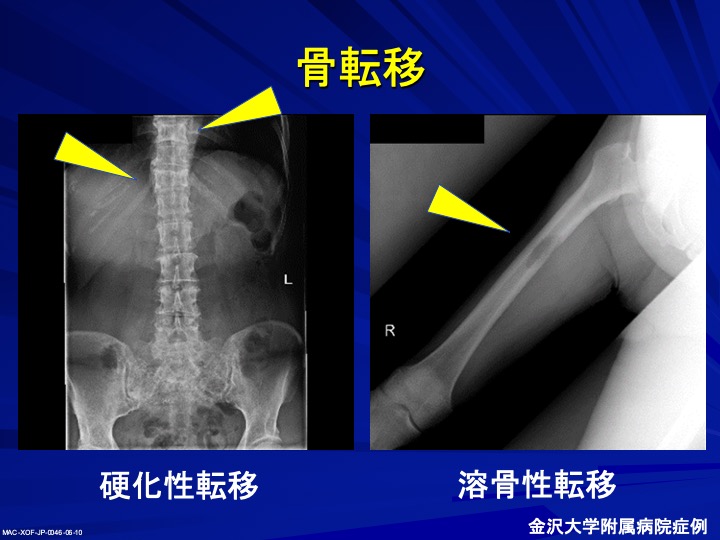
(骨転移のX線写真:左の背骨の長方形に見える骨が2カ所いびつな形になって潰れており、右の脚の写真では、白い部分が溶けて虫食いのようになっている)
②CT
CTは、Computed Tomography(コンピュータ断層撮影)の略語で、体の輪切りの写真を撮ることができる画期的な撮影方法です。ベッドに寝た状態で輪の中に入って検査を受けるもので、輪の中でX線管球がぐるりと回り、放射線を出していきます。現在は処理が非常に速くなっており、らせん状に切りながら写真をつくるようになっています。
CT写真もX線をどれだけ吸収するかというのを写真にしていますから、白黒の強弱はX線写真(レントゲン)と同じで、X線を多く吸収する骨や金属が白くなります。逆に放射線を多く通す肺の中の空気などは黒く映ります。患者さんの足元からのぞきあげるような角度で体の向きを決めているため、写真の左手側が患者さんにとっての右側になります。
CTには造影剤を使わない単純CTと、造影剤を使う造影CTがあります。造影CTでは、ヨードという金属を含有する造影剤を100ccくらい注射して撮影します。金属はX線を吸収するため白く見えます。元々前立腺の中に石灰化がある場合はその石灰化も白く写りますが、がん細胞も血液を多く取り込みますから、造影剤が多く流れ込んで白く写ります。造影剤を使うことで、臓器の中の病巣がくっきり見やすくなるという特長があります。CTの欠点は金属に弱く、歯の治療などに金属を使っている場合は口の中を見る場合にCTだけでは不十分になる場合があります。
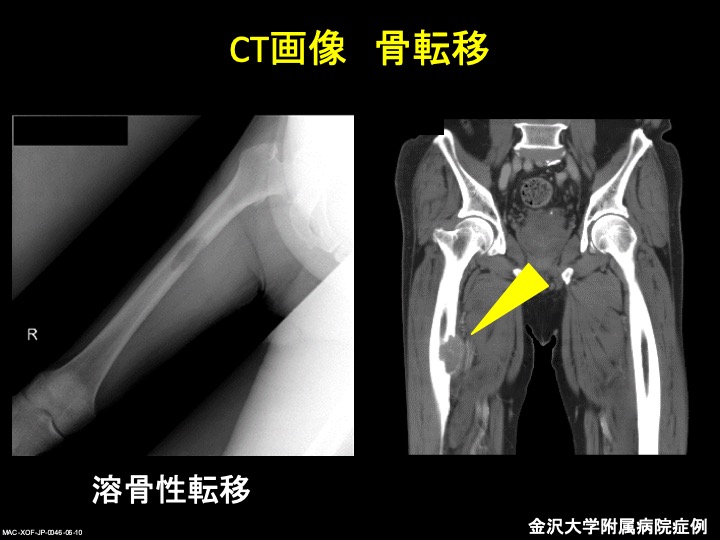
(骨転移症例:左がX線写真、右が造影剤CT:造影剤CTでは、骨に食いついたがん細胞が骨を壊しにかかり、周りの筋肉に広がろうとしている様子がわかる)
③RI検査(核医学検査)…骨シンチグラフィー、PET-CT検査
「RI」はRadio Isotope(ラジオアイソトープ)の頭文字をとったものです。放射線を放出する放射性同位元素(ラジオアイソトープ)を含んだ薬を飲み薬や注射で体に投与すると、生理的な特性から勝手に特定の臓器に集積するので、そこから出るγ線を拾い上げて写真を撮ります。臓器や骨、甲状腺の働きなどを評価できます。
前立腺がんでは必ずといっていいほど行うのが骨シンチグラフィーによる検査です。骨に集まる性質のあるラジオアイソトープを投与することで、全身同時に検査することができます。黒く集まったところが怪しいところで、レントゲンではわからないくらいの骨の変化も骨シンチでは見つけることができるため、基本的には、骨が疑わしいときにはこの検査を行うことが多いと思います。
PET-CT検査も放射性薬剤を投与し、その薬から放出される陽電子を検出して撮影します。現在はFDGというブドウ糖によく似た薬を用いることが多く、がん細胞はブドウ糖を取り込んで生きていくため、そこにこの薬が取り込まれることで写真に写し出されます。お腹がいっぱいで血糖値が高い状態ではがん細胞はこの薬を取り込もうとしないので、検査前は絶食となります。またもともと糖尿病があって、高血糖の場合は検査が無効になることがあります。悪性度の高いがん細胞ほどブドウ糖を取り込んで生きていますから、たくさん薬が集積して見えます。前立腺がんの場合は比較的おとなしい性質のがんが多いので、必ずしもがんが見えるわけではなく、検出できるのは5割、6割程度です。また、前立腺炎などの炎症でも集積して見えてしまうのが欠点で、その場合は細胞を調べるなどの検査が必要になります。
放射線を使わない検査
①超音波検査
超音波検査は、パソコン画面につながったプローブというもので行います。健康診断での腹部内臓(脂肪肝など)のチェックや産婦人科で妊婦さんの体をみる際に使用されるイメージがあると思いますが、被ばくをしないですから安全かつ簡単に検査ができ、さまざまな臓器の検査で使用されています。泌尿器科では、前立腺や膀胱、整形外科では靭帯や関節の中の水をみることもあります。なお、超音波を通しにくい空気のある肺や骨の検査には向いていません。
②MRI
MRIは核磁気共鳴画像法といい、磁石と電磁波の力で写真を撮るものです。まず大きな磁石の中に入ると、体の中でプロトンという原子核の中の陽子が、磁場の向きに合わせて整列します。そこに電磁波をかけるとその向きがずれるのですが、電磁波を止めると、そのずれたものが元の位置に戻ろうします。その際に出る電磁波をコイルというアンテナで捉えコンピューターで写真をつくります。
MRIのメリットは組織分解能といって、ある臓器の中の組織ごとに色を分けて表示する能力が非常に高いところです。例えば、発生直後の脳梗塞はCTではなかなか見つかりませんが、 MRIだとちょっと細胞が傷んでいる状態でも非常に明瞭に見え、診断がつきやすくなります。
前立腺がんでは、造影剤を使わないCTでほとんど見えなかったものが、MRIを使うとがんを黒く描出したり、さらに造影剤を使ったMRIでは、がんの場所が白く染まり、より明瞭に見ることができます。MRI の強みは各臓器の内部を細かく見ることができるという点にあり、また、いろいろな写し方があるのでその病状に合わせて撮影することができます。CTと違い金属があっても使えますが、体内に磁性体(磁石に付く金属)やペースメーカー(MRI非対応の)がある場合は撮影ができません。検査時間が長くかかり、動きに弱いことなどが欠点です。
これまでご説明してきたように様々な画像診断技術がありますから、それぞれの長所、短所を考えながら、臨床的に転移が疑われたときは、その疑わしい部位に応じてどんな検査をどう使っていくかを考えていくことになります。
転移の早期発見のために放射線でできること
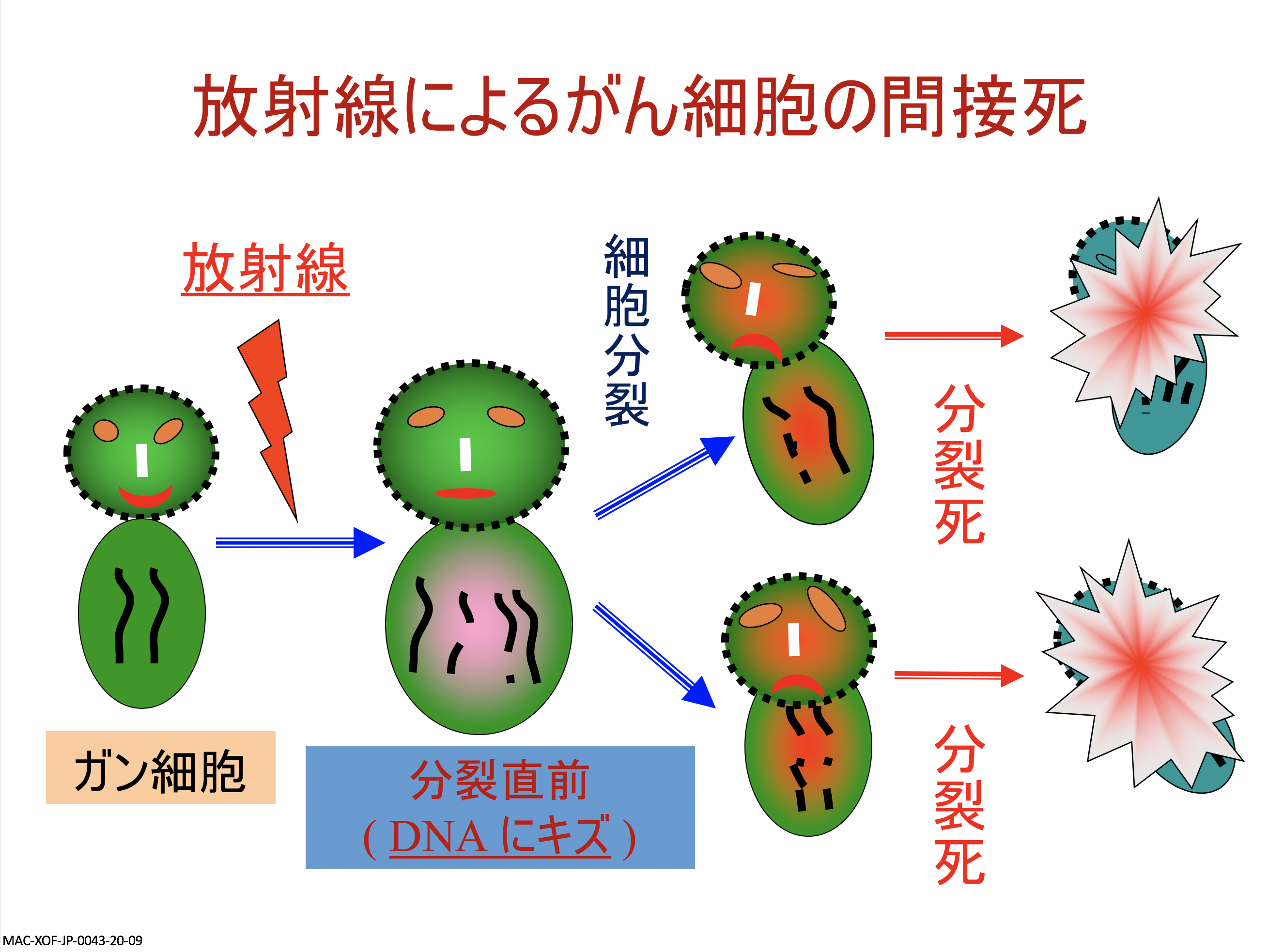
がん治療の三本柱は、手術、薬物療法、そして放射線治療です。放射線治療では、がん細胞に狙いをつけてそのDNAに傷をつけることで、細胞分裂や増殖を止めていきます。治療で使う放射線には、X線やγ線、粒子線などがあり、様々な技術を使ってしぶといがんを倒そうということをやっています。
放射線治療のメカニズムについて説明します。放射線をあてれば、正常細胞もがん細胞も同じように傷つきますが、傷ついた状態で時間を置くと、正常な細胞はDNAについた傷を修復でき、少し回復します。一方、がん細胞は自分自身で回復する力が弱いため、傷が残ったままとなります。時間をあけてもう1回、放射線治療を行うと、ダメージが重なることで正常細胞よりもがん細胞が多く死んでいきます。こうして照射を20回、30回と積み重ねることで、がん細胞を倒していくのが放射線治療です。
放射線治療はその目的によって大きく、がんを治すための根治治療と、がんに伴う痛みなどの症状を抑えようという緩和治療に分かれます。
その方法は大きく3つあります。まずは体の外から照射する外部放射線治療があり、前立腺がんそのものや転移した病巣が治療対象になります。残りの2つは組織内照射で、1つは放射線を出す金属を前立腺に送り込み前立腺がんの治療を行う小線源治療です。もう1つはラジオアイソトープを使用した内用療法(RI内用療法)で、薬を投与すると、生理的な性質から薬が転移箇所に集まり、薬からα線あるいは電子線(β線)が出て、がん細胞を叩きます。骨転移病巣が主な治療対象です。

外部放射線治療
主に使う放射線はX線や電子線(β線)になり、治療装置はリニアックと呼ばれます。装置の中に電子銃という銃が入っていて、電気をかけると電子を加速して電子線がでます。 この電子線そのものを用いた電子線治療や、この電子線をタングステンという金属にあてて出たX線を使えばX線治療ができます。電子線は非常に軽い粒子なので皮膚の表面だけあてたいとき、例えば皮膚がんとか乳がんの治療などに使います。
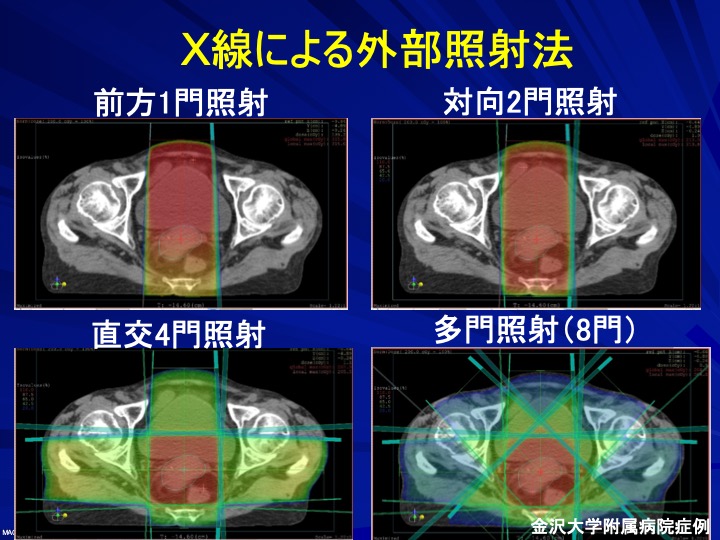
一方、子宮がんや前立腺がんの場合は体の奥に病巣があるので、電子線は使うことができず、X線を使った治療になります。1方向からだけでは奥まで届くものの、表面ばかりが強く当たってしまいますし、周辺の関係ないとこも被ばくしてしまいます。そこで2方向、4方向、8方向と複数の方向から照射することで、周りの被ばくを減らす治療も行われています。
前立腺がんの骨転移で背骨の神経が圧迫されている方への外部照射のケースを示しますが、極力周りに当てないように4方向から背骨部分に30㏉を10回照射しました。
骨転移に対する放射線治療の効果としては、まずは痛みの緩和があり、実際6、7割の方は痛みが緩和され、全体の2割から3割の方は痛みが完全に消えたという調査結果があります(*8)。
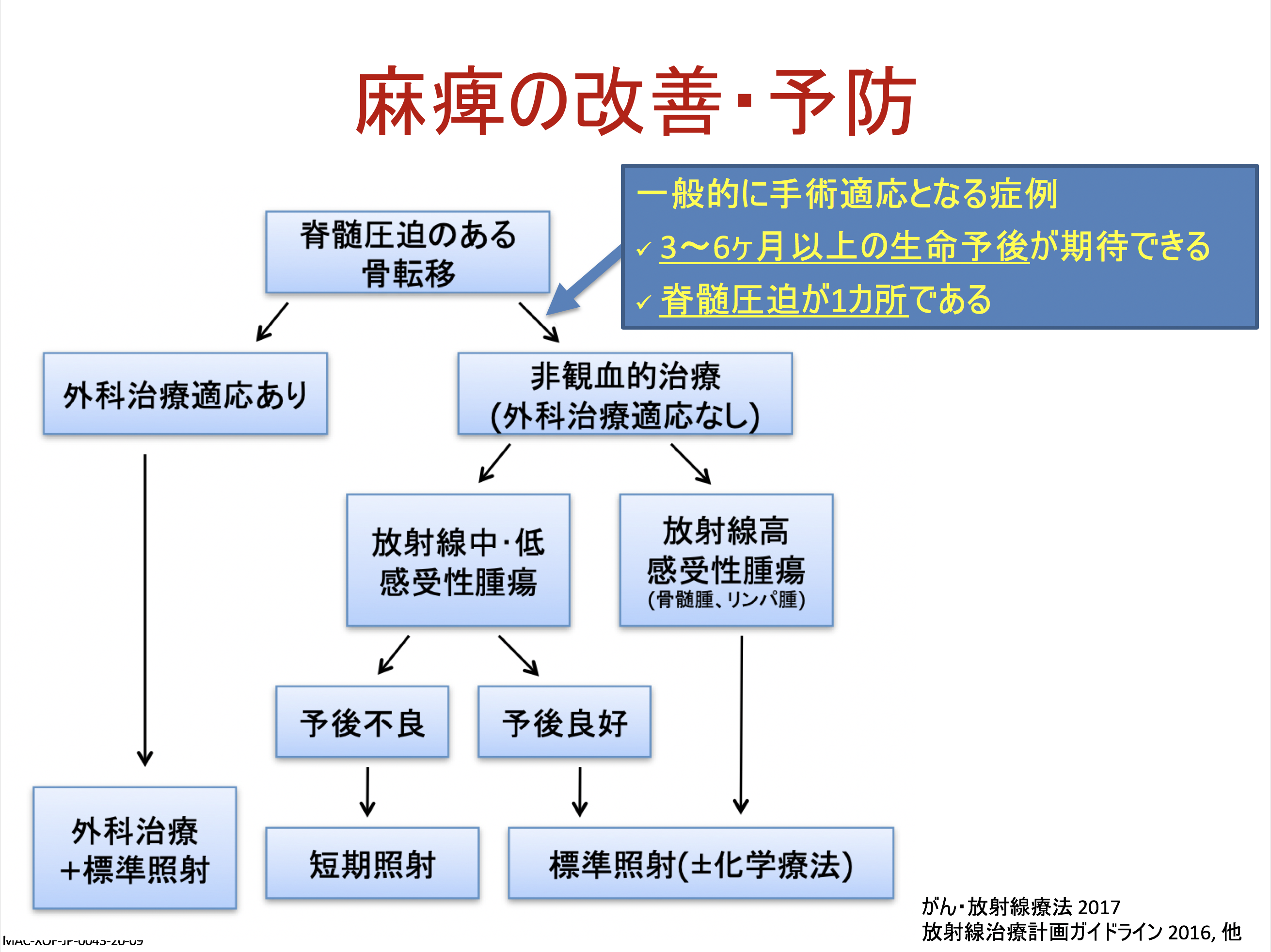
また、麻痺の制御・予防や、病的骨折の予防のために放射線治療を行うこともあります。回数は10回が多いですが、1回や5回というケースもあります。
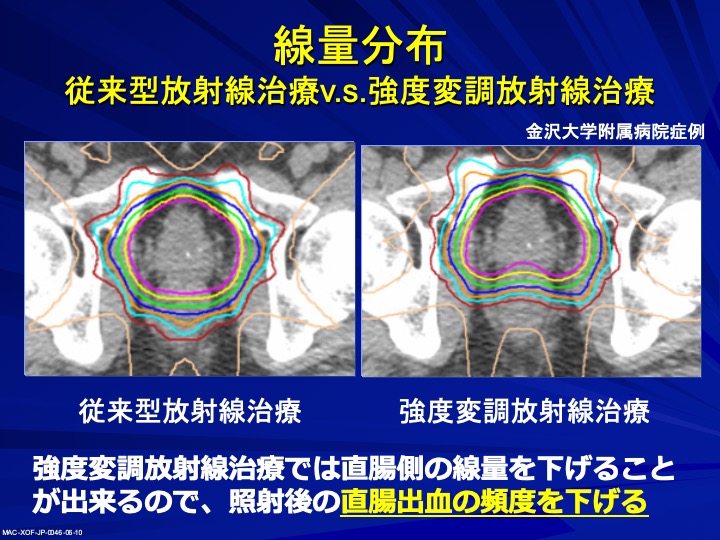
強度変調放射線治療(IMRT)という新しい照射法も出てきました。最新のコンピューター技術を使って、放射線の強さの調子を変えて行うもので、これにより、強く照射したいところには強く、あまり当てたくないところには弱くという調整が可能になっています。前立腺の後ろ側には直腸があり、従来の方法では強く当たってしまいましたが、強度変調放射線治療を使うと後ろの直腸にはあまり当てないように治療できるので、直腸出血という副作用のリスクを下げることができるようになっています。
組織内照射
私どもの病院では、現在2種類の小線源治療を使うことができます。一つは高線量率小線源治療というもので、非常に短時間に強い放射線を出す線源を前立腺に針で刺すものです。装置には、ワイヤーにつながった小線源が格納されていて、治療の時だけ小線源が出てきて、放射線をあてて終わるという形になります。現在は1回で13㏉の治療を行っています。
もう一つは密封小線源治療で、5mmの長さのシャープペンシルの芯のような形状のものを、前立腺の中に数十個埋め込むもので、放射線科と泌尿器科の医師が一緒に行います。
最後にラジオアイソトープ(RI)内用療法ですが、これはRIという薬を注射すると、生理的な性質から病巣に勝手に分布し、そこで電子線(β線)あるいはα線が出て治療をしてくれるというものです。前立腺がんの骨転移ではα線を使った治療が可能となります。去勢抵抗性前立腺がんで骨転移のある方にこの薬を注射すると勝手に骨転移病巣に行き、α線を出すことで痛みをとり、がんを抑制してくれます。臨床試験では、痛みの緩和効果だけでなく、生存期間延長という効果があったと報告されています。

見てきたように、現在は放射線を安全に管理し、これをうまく操ることで有用な検査や治療が可能になりました。放射線は怖くないということをご理解いただき、みなさまがお困りになったときにお役に立てれば幸いです。
(*8) Clin Oncol (R Coll Radiol).2012 Mar;24(2):112-24.doi;10.1016/j.clon.2011.11.004.Epub 2011 Nov29. Update on the systematic review of palliative radiotherapy trials for bone metastases. Chow E1,Zeng L,Salvo N,Dennis K,Tsao M,Lutz S.
【講演3】
治療と向き合う上で大切なこと ~骨転移を体験して~
堀内 隆さん
前立腺がん骨転移経験者

知らないからこその不安
51歳の会社員です。自然の中に身をおき、いろいろなことを感じ取るのが好きで、特に山スキーが大好きなのですが、現在は骨転移があるので控えています。
前立腺がんが見つかったのは、2016年10月ですから、がんと共に生きて3歳ということになります。告知前後の体調は、脚に力が入らず、立ち上がるのもしんどくて、トイレに行くのが大仕事でした。そんなひどい状況でしたから、あと1カ月くらいで死んでしまうのだろうと思っていました。

告知はそういう状況で受けました。前立腺がんステージ4(グリソンスコア9/PSAは705)で、すでに多発骨転移がありました。脚に踏ん張りがきかなかったのも、骨盤や肩甲骨の右側が痛かったのも骨転移によるもので、ただの腰痛だと思っていたのは、「がん」だったのです。
告知の際に主治医から「前立腺がんは進行が遅いからすぐ死ぬわけではないですよ」と言われましたが、当時は知識がなく、がんと聞いただけで「死んでしまう」と落ち込み、医師の言葉を素直に信じることが出来ませんでした。今思えば、それは知らないからこその不安でした。周りにがん患者がいなかったのと、ネット上に怪しい情報が多く、何を信じていいのかわからなかったのを覚えています。
告知を受けたころは車椅子が必須だった体が、ホルモン療法を始めると歩けるようになり、杖もいらなくなりました。病気についても少しずつ学んだこともあり、調子が回復してくると、気持ちも「いけるぞ」と上向きになりました。
化学療法を乗り切るために「ご褒美旅行」
ホルモン療法を始めて7カ月経ったころ、QOL(生活の質)を高めるためにと化学療法を勧められました。やるかやらないかは私自身が決めることだと言われ、悩んだ末にやってみることにしました。化学療法では、定期的に具合が悪くなることがわかっていましたから、始める前に職場(工場)内の仲間に伝えました。どれくらいの副作用に襲われるのかわからず、正直とても怖かったです。主治医や看護師さんからの説明で大体のことはわかるのですが、自分の場合はどうなのか、そのときにどうするのか、というのが全くわからず不安になりましたが、他の患者さんの体験談を聞く機会があり、大分不安が解消されました。
それでも始めてみると、やはり化学療法の副作用で、むかつき、下痢、味覚障害、骨髄抑制、脱毛とフルコースでした。前立腺がん治療に使う薬は副作用が割と軽めだとも聞いていましたが、自分の場合はしんどくて、とても暗い日々を過ごしていました。
そんなときにある経験者の方からいただいたのが「暗い日々を乗り切るには、自分でも何かご褒美を設定しなさい」というアドバイスでした。そこで目標にしたのがご褒美旅行の「南アルプス登山」で、5カ月の化学療法を終えるころには痛みが一時的になくなっていたので、最後にもう一度山登りができると嬉しい気持ちになったのを覚えています。
ところが、化学療法を終えてわずか3カ月の2018年の1月にがんが再燃してしまいました。ホルモン療法がもう効かなくなったとわかりショックでした。それでも、骨折などのリスクなどを軽減しようと毎週トレーニングを続け、同年7月に予定通り南アルプス登山を決行しました。
再燃後は別のホルモン治療薬でPSAを抑えていたのですが、それも効かなくなっており、登山を終えて1カ月後には去勢抵抗性前立腺がんのホルモン療法をスタートしました。
やりたいことの実現に向けて
私の場合、この南アルプスだけでなく、西表島や屋久島、知床など、旅行の計画をいろいろ立て、それを実現するために主治医とのコミュニケーションを取ってきました。大事なのは「とにかく(自分がやりたいことを)絶対やるんだ」という気持ちだと思います。そうしないと、コミュニケーションも消極的になり、計画自体もすごく小さいものになってしまいます。
私からのみなさんへのメッセージは「診察も、相談も、強い気持ちで臨む」です。そこに生きる覚悟を問われていると思っています。
薬がなくなる不安
今の私の不安は、薬がなくなる不安です。2018年8月に去勢抵抗性前立腺がんの治療薬を始めましたが、それは2カ月で効かなくなり、12月から今年7月までは化学療法、そこからは別の去勢抵抗性前立腺がんの治療薬を使っています。それでも最近また PSA が上がったので、次はどうするか主治医と話をしているところです。使える薬はあと2種類という状況です。

余命についての考え方ですが、「あと何カ月」とよく言いますが、その正規分布をみると実は「12カ月」と言われても幅があることがわかります。決して深刻にとらえすぎないほうがいいと思います(とはいっても、私自身はそう言われたときにすごいショックを受けましたが)。
今は、「いつかは死んでしまうのだから、やりたいことを今のうちにやっておこう」と考えています。そしてそのいつかは死んでしまうということだけでなく、骨転移の場合、進行すると立ち上がれなくなったり、歩けなくなったりすることがわかっています。だからこそ、やりたいこと、会っておきたい人、行っておきたいところがあるなら、後にせず今しかないと思って行動するといいのではないかと思っています。
生きる目的を持って
私は多くの友人たちから応援してもらい、勇気をもらうことで元気に活動できています。だからこそ何か恩返ししたい、勇気づけたいと思っています。今は学校や自分の会社の中で経験を話していますが、本当は自分が一番辛かったがんになったばかりの人を勇気づけたいと考えています。社内のホームページに闘病記や経験談も投稿しています。社内にいるけれど、誰にもいえずにいる患者さんもいるからです。お礼メールもいただくようになったので少しは意味があるのではないかなと思っています。

*患者さん個人のご経験をお話いただきました。すべての患者さんが同様の経過を示すわけではありません
【Q&Aディスカッション】
パネリスト:溝上 敦先生 泉 浩二先生 高松 繁行先生 堀内 隆さん
司会:武内 務さん(NPO法人腺友倶楽部 理事長)

質問:PSAの数値が良くても、骨転移の可能性はありますか。PSAの理想の数値はありますか。
泉先生:答えとしては「あります」。どのような状況で(PSA数値が)低いかということにもよりますが、初診時に PSA が高ければ高いほど骨転移が出てくる可能性も高くなると言っていいでしょう。 PSA は ステージ(病期)の判断には含まれていないものの、高ければ高いほど当然ステージは悪くなるといえます。ホルモン療法を行っている場合は、その数値が低ければ低いほどその後の経過が良くなることは明らかになっています。ただ、その数値の下がり方については議論の余地があり、ゆっくり下がっていった方が、そしてより低く下がったほうがいいとも言われています。
質問:骨転移は PSA の値によってどれぐらい分かるものですか。
泉先生:一言でお答えするのは難しいのですが、もちろんPSAが高くなればなるほど骨転移と診断される率は上がります。そして、ホルモン治療によって PSA が下がり、骨転移の活性も下がっていくわけですが、知っておいていただきたいのは、PSA が下がると同時に骨転移の量が同じ割合で下がっていくというわけではなく、少しずれた動きをすることもあるということです。
溝上先生:PSAは治療を開始すれば下がっていきますし、それはいいことなのですが、ではその数値が上がっていったときに、その上がり方がわずかだからたいしたことはないだろうと思っても、実は骨シンチなどで調べると、かなり進んだ病態の骨転移が見つかることはよくあります。ですから、PSAが上がっているけれども、ちょっとだけだから大丈夫だと油断しないようにしてください。心配なときには患者さん側から主治医に画像検査してくれるよう頼むことも必要だと思います。
質問:放射線治療を行った後に骨転移が生じた場合、再度放射線の治療というのは可能でしょうか。
高松先生:同じ場所に放射線を2回当てるのは、難しいといっていいでしょう。前立腺がんの場合は、強く当てれば当てるほどがんが治る可能性が高いと言われていますから、1回目の放射線治療の際には我々もギリギリまで頑張って放射線を当てています。一方で、放射線を当てれば当てるほど正常な細胞を傷つけるリスクが高まり、副作用の率が高くなってしまうのです。具体的には1回目の放射線治療では、副作用の発生率が5%程度に収まるように放射線量を計算しているのですがその時点で限界ギリギリに当てているので、もう一度放射線治療を行うとなると、その発生率が2割とか、3割となり、副作用のリスクが高くなってしまいます。一度治療した前立腺から離れた骨や、肺など違う部位にがん転移が見つかったときには、そこにあてることは可能ですので、状況に応じて相談していただければと思います。
質問:転移した骨に対する放射線治療を受けていますが、RI内用療法は適用になりますか。
高松先生:体の外から当てる放射線治療とRI内用療法というのは本質的に照射の機序が違うので、外からの放射線治療を受けている方でも、RI内用療法は可能です。去勢抵抗性前立腺がんで骨転移がある方はRI内用療法の対象となる場合がありますから、主治医の先生に相談していただければいいと思います。
質問:金沢大学附属病院では、ロボットを使った手術も行われているようですが、放射線治療との比率はどれくらいでしょうか。
高松先生:医療機関によっても、またどういった放射線装置があるかにもよりますが、金沢大学附属病院の場合でいえば、ほぼ半々かとは思います。
武内さん:もちろん医療機関によって違いますが、一般的な話として、海外では3人患者さんがいたら、そのうちの2人は放射線治療を受けて、1人が手術を受けますが、国内ではその逆で2人が手術で、1人が放射線治療という割合だと聞いたことがあります。あくまでも参考として紹介させていただきました。
溝上先生:早期のがんであれば、手術、放射線どちらを選んでもいいと思いますが、浸潤がかなり進んでいるものの、まだ転移がないという状態、つまり局所で前立腺がんが進行している方の場合、手術をしても再発する可能性があり、浸潤がんに対しては、ホルモン療法を併用するという前提で、放射線治療を選んだほうが、再発はしにくいというデータが出ています(*9)。あとはどちらにするかは患者さんの気持ち次第です。私の場合であれば、浸潤がんの場合には再発する危険性がどれくらいあるか具体的に示し、そのうえで考えてもらっていただいています。
(*9)出典:BJU Int. 2012 Feb;109 Suppl 1:22-9
質問:骨転移はPSAの数値と症状でしか確認できないですか。定期的に骨シンチしたほうがいいですか。
泉先生:骨転移に関してPSA の数値は必ずしもパラレルに反応するわけではないので、骨シンチの検査などを定期的に行うことが必要です。あとはCTや場合によってはMRIを使って見ていくといいと思います。
質問:RI内用療法について教えてください。
高松先生:RI内用療法は、男性ホルモンを抑える薬が効きづらくなった去勢抵抗性前立腺がんで、骨の痛みの治療効果と生存期間の延長効果があります。骨転移が1カ所だけだったら、外からの放射線も可能ですが、骨転移がいろいろな場所で多発し、痛みがある場合はアイソトープ内用療法が良い適用と思われます。どの程度痛みが軽減されるかは、その評価がなかなか難しいところはありますが、ある程度の効果は期待していいと思います。ただし、一連の治療(4週毎投与で6回まで)を何回も繰り返してできる治療ではないので、痛みや病状からタイミングを見計らって受けていただくのがいいと思います。
質問:どうして前立腺がんで顎骨壊死になるのですか。顎骨壊死とはどういうものですか。
溝上先生:骨転移のある患者さんには、骨修飾薬を使っていただくのですが、これは骨粗鬆症の治療薬をさらに強くしたもので、1カ月に1回、あるいは3週間に1回といった頻度で、皮下注射あるいは点滴をします。ただ、この薬を長期間使っていると、約10%の患者さんに顎の骨の炎症である骨隨炎という副作用が起きます。軽い炎症から始まるのですが、ひどくなると顎骨壊死に至る怖い病気です。顎骨壊死になると食事が難しくなりますし、抗がん剤が使えなくなることもあります。こうしたリスクは、虫歯が多い、歯槽膿漏など、口の中の衛生状態が悪い方に高いとされており、骨修飾薬を使う前には、患者さんに口腔外科あるいは歯科で診察を受けてもらい、必要があれば抜歯などの治療もしてもらっています。骨の転移の治療をしている方は、定期的に口腔外科などで診てもらってください。また、PSAが落ち着いているからと、骨修飾薬の治療中に主治医の許可なく抜歯してしまい、顎骨壊死に至ったケースもありますから、注意が必要です。
質問:ホルモン療法、化学療法、放射線治療にはそれぞれどのような副作用がありますか。
〈ホルモン療法〉
泉先生:ホルモン療法の場合、男性ホルモンを不活性化しますから、それに関連する副作用がみられます。具体的には、いわゆるホットフラッシュで、ほてりなど女性の方の更年期と同じようなものが出てきます。また、脂肪がつきやすくなりますし、場合によっては男性ですけれども乳房が出てきたり、乳房痛があったり、体毛の生え方が変わってくることもあります。最初のホルモン療法が効かなくなり、別のアンドロゲン阻害薬に移行することで、さらに倦怠感が出たり、勃起障害が出やすくなったりなど、特異的な副作用がでてくることがあります。
〈化学療法〉
泉先生:化学療法は、最初の頃は白血球減少が見られます。骨髄に結構負荷がかかる薬ですので、白血球が減少したり、場合によっては赤血球が減少したりすることもあります。少し長い間やっていると手の痺れや神経障害、また吐き気や倦怠感といった症状も出てくることがあります。このように多岐にわたる副作用がありますが、薬の濃度や量や頻度によっても変わってきますし、同じ症状が等しく出るわけではありません。
〈放射線治療〉
高松先生:放射線治療では、基本的に副作用は放射線をあてた場所に出てきます。前立腺にあてれば前立腺ということになりますし、骨にあてればその骨がどこにあるかで副作用の場所は変わります。前立腺の場合は、尿の調整をしている臓器なので、そこに放射線を当てると、おしっこが近くなったり、出にくくなったりといった排尿に関する症状が出ます。また、前立腺の後ろにある直腸に放射線があたると、便に血が混じることがあります。骨については、例えばお腹の真ん中あたりに当てると、そこに胃と腸がありますので、そこに放射線が当たることで食欲が落ちたり、下痢をしたりといった症状が出てくることがあります。
質問:前立腺がん患者にいい食べ物とか悪い食べ物はありますか。どのような食生活を心がけたらいいですか。
堀内さん:特に気にしてないです。化学療法を始めたりすると、そもそも食欲がない時期が結構ありまして、とにかく食べられるものは食べられるうちに食べておくのがいいなと考えるようになりました。食べられるものを食べられるだけ、無理はせず、食べすぎないようにしようにといった程度です。
泉先生:がんにいい食べ物、悪い食べ物というのは話題としてよく挙がります。豆類に入っているイソフラボンがいいのではないかといった程度のものはありますが、学術的に確たる証拠があるものはまだありません。悪いもので言うと食生活の欧米化で前立腺がんが増えているということを先ほどお示ししましたが、動物性タンパク質や動物性脂肪、乳製品などが寄与しているのではないかとは言われています。確たるものはないので、それらが全部だめですとはもちろん言えませんが、ホルモン治療中は代謝が変化し、体に脂肪がつきやすい状態でもありますから、大雑把なことをいえば、油ものよりは、和食の方がいいだろうという結論は出せるかなと思っています。
溝上先生:私もさほど食べ物にはこだわらなくてもいいように思いますが、ホルモン療法のときには、食べすぎに注意してください。血糖値が上がりやすくメタボにもなりやすいので、メタボになりやすい食事を避けてほしいのですが、そうなるとやはり結果的には和食のような食事のほうが無難なのではないかと思います。その程度の話です。また、がんにいいからとサプリメントを摂られる方がいますが、私は基本的にサプリメントはやめてくださいと言っています。サプリメントは本当にその栄養素が足りない人が取るものであって、極端な話、日本で普通に食事をとっている方で、そのような方はいないのではないかと思っています。基本的にサプリメントはやめ、それよりもビタミンなども含めさまざまな栄養素が入ったバランスのいい食事をとっていただきたいと思います。決して民間療法には走らないでください。
質問:今は転移がありませんが、転移しないために自分自身でできることはありますか。
泉先生:基本的にはそういうものはありませんが、気になる方はタバコはやめてください。喫煙は肺がんや膀胱がんのリスクを高めることがわかっています。前立腺がんはそこまでの関係はないとされていますが、前立腺がんが再発する人にはタバコを吸っている人が多かったというアメリカの統計はあります。それを信じるかどうかはわかりませんが、タバコはやめたほうが再発はしにくいのではないでしょうか、というお話はしています。
お持ち帰りメッセージ
武内さん:最後に一言ずつお願いいたします。
堀内さん:きょうは先生方のすぐ隣の特等席のような場所で前立腺がんについて学ぶことができ、とても良い機会になりました。ありがとうございました。
高松先生:私からは放射線の一般的な話を紹介しました。放射線は怖いものですが、我々が安全に管理することで治療に役立てています。みなさんには放射線治療の話も含め、ぜひ気軽に主治医に相談してほしいと思います。
泉先生:きょうはお休みのところ、たくさんの方に来ていただいたことに感謝申し上げます。前立腺がんの患者さんは段々増えていますので、患者さん本人だけでなく、家族の方にもぜひ知識をもってもらい、サポートするために必要なことを学んでいただきたいと思います。
溝上先生:患者さんと医師とのコミュニケーションはまだちょっと足りないかなという印象を持ちました。コミュニケーション不足で治療が後手後手になってしまうことがあります。ですから副作用なり症状なり、本当に遠慮なく主治医の先生に相談していただきたいと思いまし、それによって主治医との関係もよくなります。我慢だけは絶対にしないでください。
MAC-XOF-JP-0058-20-12