前立腺がんの薬物療法
Q.どのような薬物療法が行われますか
A.男性ホルモンの分泌や取り込みを阻害する内分泌療法が中心で、抗がん剤も使います。
薬物療法では、前立腺がんを進行させる男性ホルモン(アンドロゲン)の分泌やアンドロゲンが細胞に取り込まれるのを抑える内分泌療法が主体となります。アンドロゲンの分泌は手術で精巣を除去することでも抑えられますが、一般には薬物でアンドロゲンを抑制します。
内分泌療法は根治を目指す治療ではなく、すでに再発や転移をしている場合が主な対象です。ただし、放射線療法で根治を目指す場合には内分泌療法を組み合わせることが一般的ですし、大きながんや前立腺の外にがんが浸潤している場合には、手術の前に一定期間内分泌療法を行うことがあります。また、持病などのために手術や放射線療法が困難な患者さんには、転移がなくても内分泌療法を行う例もあります。
●脳に働き、アンドロゲンの分泌自体を抑える薬が使われる
内分泌療法に使われる薬の種類は、大きく分けて精巣からのアンドロゲンを抑制する薬と、精巣から分泌されたアンドロゲンが前立腺や前立腺がんの細胞に働くのを阻害する抗アンドロゲン剤があります。
前者には、LHRH(黄体形成ホルモン放出ホルモン)アゴニストとGnRH(ゴナドトロピン放出ホルモン)アンタゴニストがあります。
これまで長く使われてきた注射薬のLHRHアゴニストは脳の下垂体に働きかけて、精巣からのアンドロゲンの分泌を抑える薬です。
副作用としては、急な発汗やホットフラッシュ(のぼせ)、頭痛、うつ症状、食欲低下、関節の痛みなど女性の更年期障害に似た症状が頻出するほか、体重増加、乳房痛などもみられます。性機能も障害されます。注射した部位の腫れやかゆみなどが出ることもあります。長期的には高血圧、糖尿病の悪化、骨密度や筋力の低下がみられます。
また、GnRHアンタゴニストは同じく注射薬で、2012年に薬事承認されました。これは視床下部から分泌される性腺刺激ホルモン(ゴナドトロピン)放出ホルモンが、いずれも性腺刺激ホルモン(ゴナドトロピン)である黄体形成ホルモン(LH)と卵胞刺激ホルモン(FSH)を産生するのを阻害する薬です。
黄体形成ホルモンは精巣からのアンドロゲンの分泌を促すため、その作用を止めることでアンドロゲンの分泌を抑えるのです。特徴として、LHRHアゴニストよりも効果が速く出ることが挙げられます。
副作用は、LHRHアゴニストと同様です。
いずれも1か月から6か月に一度の間隔で注射を続けます。
●分泌されたアンドロゲンが細胞に取り込まれないようにする薬も併用
アンドロゲンは精巣だけでなく、少量ながら副腎でもつくられます。アンドロゲンの分泌を抑える上記の薬だけでは効果が不十分と判断された場合には、抗アンドロゲン剤の内服薬を併用して、アンドロゲンの細胞での取り込みも阻害します。
抗アンドロゲン薬の副作用には吐き気や食欲不振、乳房痛、性欲の低下などがあります。
●転移がんの治療に効果的な抗がん剤
内分泌療法は効果の高い治療法ですが、続けているうちに次第に効果が薄れてきます。抑え込まれていたがん細胞が、男性ホルモンがなくても増殖する性質(去勢抵抗性)を獲得して、再び活動を始めるからです(再燃)。
去勢抵抗性前立腺がんに対しては、従来から女性ホルモン、副腎皮質ホルモン(ステロイド)などが使われてきましたが、その効果に限界がありました。
しかし、タキサン系抗がん剤が2008年に承認され、去勢抵抗性前立腺がんの治療は大きく進歩しました。最近の研究では、転移しているがんにおいて、治療の最初から内分泌療法とタキサン系抗がん剤を併用することで、予後が大幅に延長することが明らかになり、わが国でも標準治療となりつつあります。
続いて、2014年に抗アンドロゲン薬の一種であるアンドロゲン受容体(AR)標的薬が2種類承認されました。この2つのAR標的薬はこれまでの内分泌療法などに比べて予後を改善することが明らかになっています。
このAR標的薬の副作用としては、高血圧、疲労感、便秘、吐き気、食欲不振、代謝異常などがあります。
さらに、去勢抵抗性前立腺がんの治療薬として、同じ2014年に別のタキサン系抗がん剤が承認されました。この薬は先に承認されたタキサン系抗がん剤の効果がなくなった後に使っても効果を発揮し、かつ副作用が少なめで患者さんの負担が少なく、生活の質(QOL)を保ちやすいことが報告されていま
す。
この新たに承認されたタキサン系抗がん剤の主な副作用には、白血球の減少、むくみ、下痢などがあります。白血球の減少は、持続的なG-CSF剤の併用により抑えることができるようになりました。
なお、AR標的薬とタキサン系抗がん剤の種類の選択や使う順序はまだ定まっていない部分もあり、またこれらの薬にも耐性が出てくる場合があります。そのため病院や医師によって薬の使い方が異なることを知っておきましょう。
前立腺がんの個別化治療
肺がんや乳がんをはじめとする固形がんでは、がんの組織や細胞を手術や生検で採取し、次世代シーケンサーで遺伝子の異常などを調べる研究が進んでいます。これによって、患者さんのがんのタイプの診断や相性のいい薬の選択、また予後の予測などが少しずつできるようになってきました。
前立腺がんでも遺伝子の異常があることが一部の研究で明らかになっています。例えば、欧米の前立腺がんの患者さんの半数に2つの遺伝子が融合する異常があることが報告されています。また、この遺伝子に限らず、病状の進行と遺伝子の変化に関連があることも明らかになってきました。
欧米では進行性の前立腺がんのうちの約2割の患者さんにBRCA1遺伝子またはBRCA2遺伝子の変異があることがわかっています。この遺伝子変異は乳がんや胃がんなどでもみられ、この遺伝子変異がある場合には分子標的薬のPARP阻害薬や白金(プラチナ)系抗がん剤による治療が効果があります。日本でも、前立腺の転移がんの場合に、血液中に出ているがん細胞の遺伝子解析を行うことにより、効果があると予測される薬剤を選択する治療を行っている病院も出てきています。
今後、がんの組織に対する遺伝子解析の研究が進んで、解析費用が安くなれば、前立腺がんでも遺伝子の異常やそれに伴う異常なタンパク質の産生について調べて、その結果を診断、治療の選択、予後の予測に使えるようになる可能性があります。
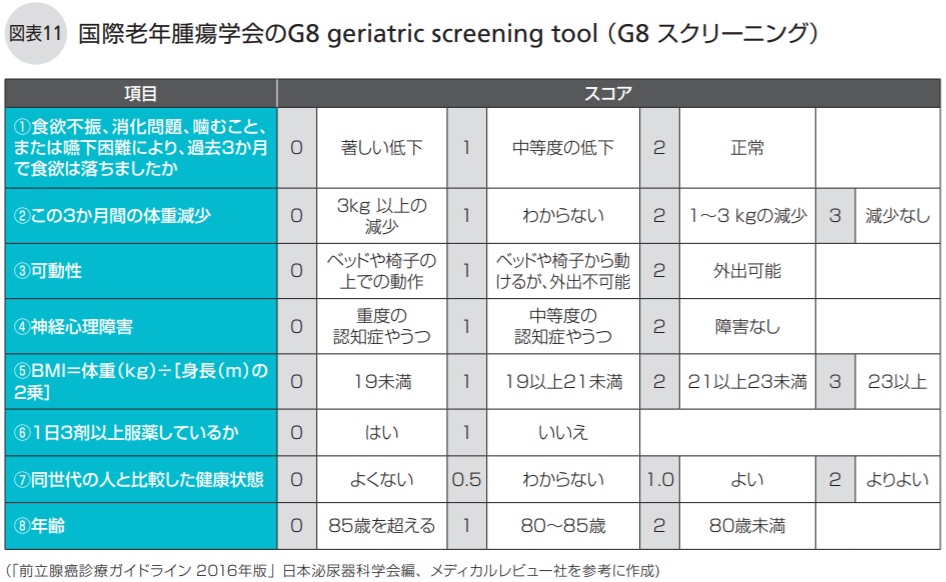
高齢者の健康状態のアセスメントツール「G8 スクリーニング」
前立腺がんは高齢になってから見つかったり、再発したりする患者さんが多く、手術や放射線療法の実施や抗がん剤の使用など治療法を決める際に、がんの状態だけでなく、持病を含めた心身の状態、生活環境などを慎重に考慮する必要があります。高齢者では、もともとの体力や気力、生活環境に個人差が大きく、それががんの治療の効果や副作用にも影響します。つまり、実年齢だけでは治療の可否が判断できない面があるのです。
そこで、前立腺がんでは、TNM分類、グリーソン・スコア、PSA値、年齢、合併症の有無、期待余命(この先何年くらい生きられるかという予測)のほかに、身体能力、認知の状況、社会的な活動度、患者さん本人の病気に対する考え方などを国際老年腫瘍学会(SIOG)が作成した8項目から成るアセスメントツール「G8 スクリーニング」で評価することがあります(図表11)。これはまた前立腺がん検診を受けるかどうか、いったん終わった治療を再開するかどうかを決めるときにも参考にされます。
①〜⑧の総計が15点以上であれば、健康状態は良好であると評価されます。14点以下であれば、副作用の強い治療法は推奨されません。
参考資料
もっと知ってほしい前立腺がんのこと 2018年版,pp.14-16






























