胃がんの手術療法
Q.どんな手術療法があり、手術後にどんな影響がありますか
A.胃がんの手術では、基本的に胃の切除とリンパ節の郭清(切除)を行い、食べ物の通り道を再建します。手術の目的は、がんを確実に取り除くことです。開腹手術に比べて体への負担が少ない腹腔鏡下手術やロボット支援手術の普及が進んでいます。
転移の可能性のあるリンパ節の郭清が不可欠
胃がんの治療で手術が選ばれるのは、リンパ節に転移している可能性があると診断された場合です。胃の切除範囲は、がんの部位、深達度、リンパ節転移の程度によって決まります。
手術の目的は、胃とともに転移の可能性のある周囲のリンパ節を取り除くことです。郭清するリンパ節の範囲はD1、D1+、D2の3段階があり(図表9)、進行胃がんやリンパ節転移のある早期胃がんに対してはD2郭清が行われます。

定型手術、非定型手術に大別
胃がんの手術は定型手術と非定型手術に分類され、非定型手術には拡大手術と縮小手術があります。定型手術は、進行胃がん、または早期胃がんでもリンパ節転移がある場合に適用され、胃の3分の2以上を切除し、D2の範囲のリンパ節郭清を行います。
縮小手術はリンパ節転移のない早期胃がんが対象で、可能であれば胃の切除範囲を縮小し、D1もしくはD1+の範囲のリンパ節郭清を行います。一方、拡大手術では胃だけでなくほかの臓器も切除したり、定型手術よりもさらに広範囲のリンパ節を郭清したりします。胃の切除範囲によって、以下の5つの術式があります。
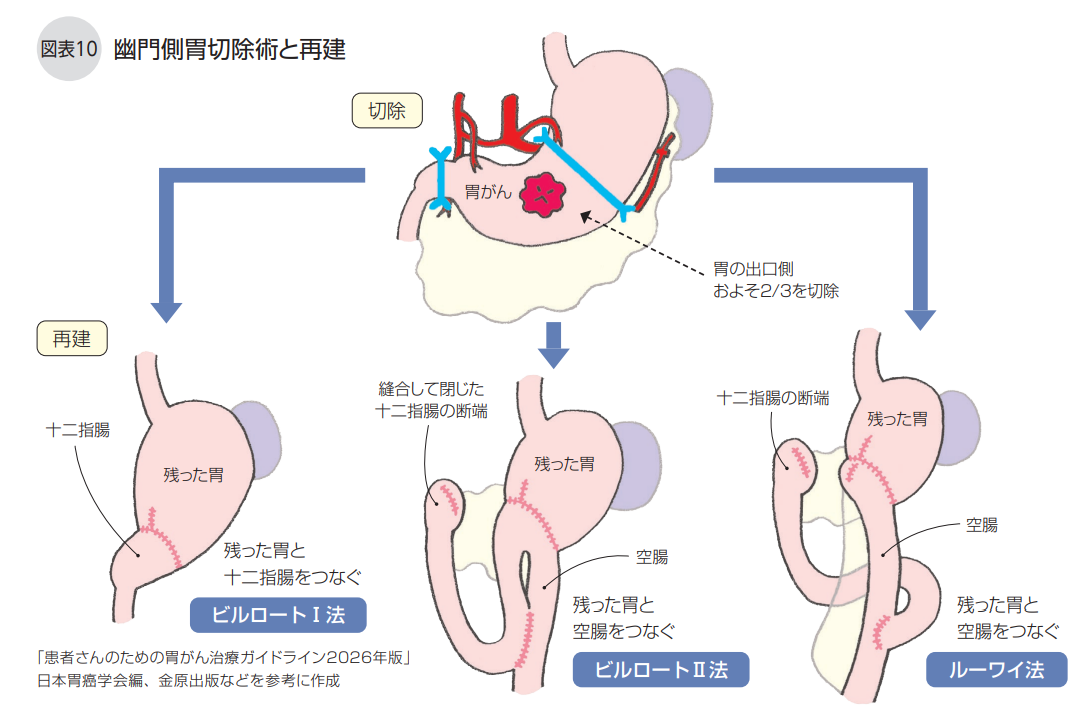
幽門側胃切除術は、胃の入り口(噴門)側を残し、幽門を含む胃の出口側約3分の2を切除します。腫瘍が胃の中部・下部にあって噴門を温存できると判断された場合に行われ、早期胃がんに対する縮小手術としても行われます。
再建法には、残った胃と十二指腸をつなぐビルロートⅠ法、残った胃と空腸(小腸)をつなぐビルロートⅡ法、腸をYの字型につなぐルーワイ法などがあります(図表10)。
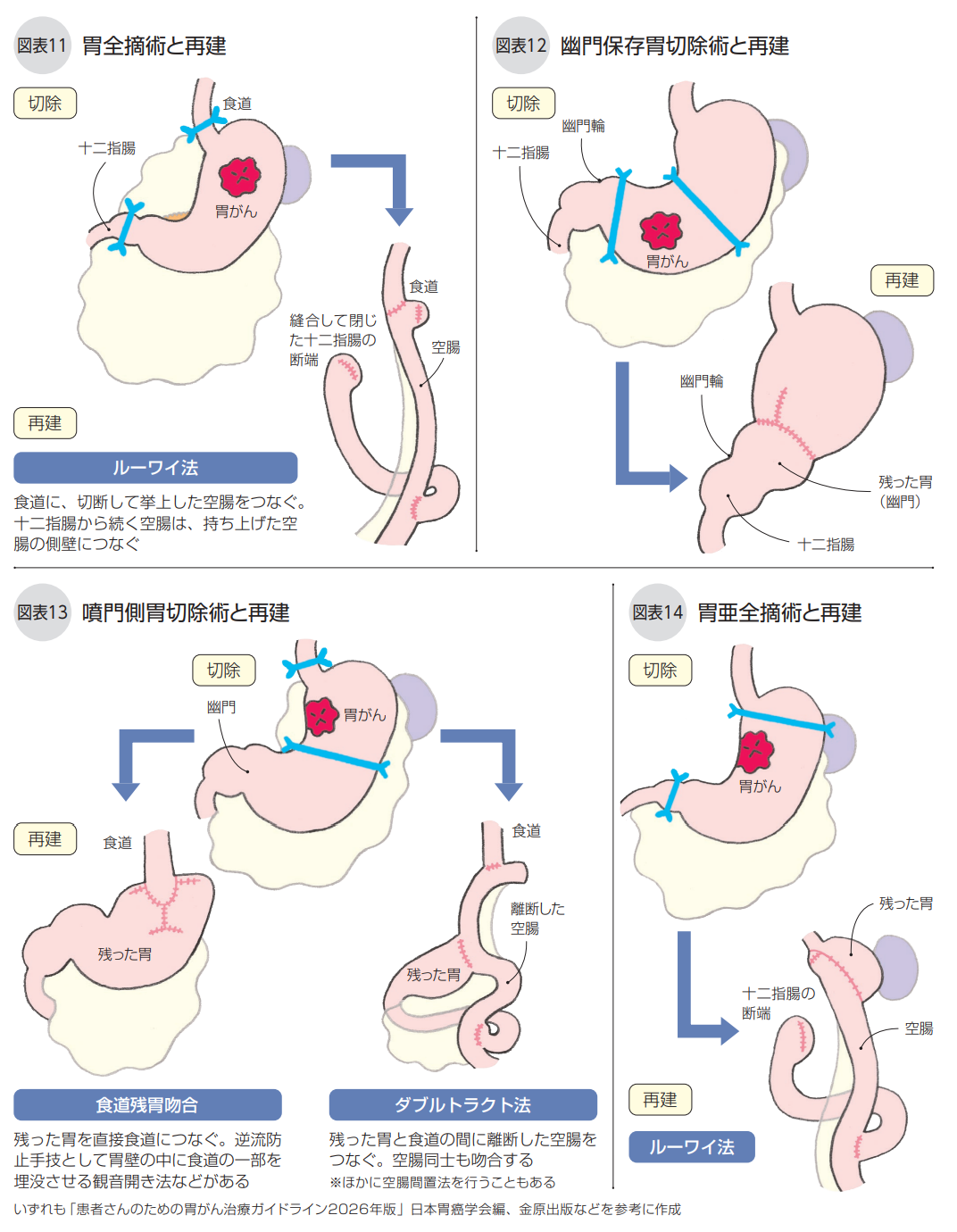
胃全摘術は噴門、幽門を含む胃全体を摘出する方法です。進行胃がんが胃の上部にあったり、早期胃がんでもがんが広範囲に及ぶ場合に選択されます。切除後は食道と空腸をつなぎ、さらに十二指腸から続く空腸をつなぐルーワイ法で再建します(図表11)。
幽門保存胃切除術(縮小手術)は、噴門と幽門を温存しながら胃を切除する方法です。 早期胃がんでリンパ節転移がなく、噴門と幽門のどちら側からも一定の距離(幽門からは4㎝以上)がある場合に選択されます。再建は、残った胃と胃をつなぎます(図表12)。
噴門側胃切除術(縮小手術)は、噴門を含めて胃の上部の約3分の1から2分の1を切除する方法です。胃上部の早期胃がんでリンパ節転移がなく、幽門側の胃を半分以上残せる場合や、食道胃接合部がん(食道と胃のつなぎ目にできたがん)に対して選択されます。再建法としては、食道残胃吻合と、食べ物や消化液の通り道が2つになるダブルトラクト法があります。
食道残胃吻合では逆流性食道炎を予防するために、逆流防止手技(「観音開き法」など)が必要となります(図表13)。
全摘に比べて後遺症少ない亜全摘も増加
胃亜全摘術(縮小手術)は、胃の上部に腫瘍があり、リンパ節転移のない早期胃がんに対して、噴門側の胃をわずかながらでも温存する手術です。
残された胃には噴門や、食欲に関連するホルモンを分泌する部位が含まれるため、胃全摘術に比べ後遺症や体重減少が抑えられることが報告されており、近年では胃亜全摘術が選択される患者さんが増えています。再建はルーワイ法で行われます(図表14)。
食道胃接合部がん(腫瘍の中心が噴門から上下2㎝以内)については、①噴門側胃切除術(+下部食道切除術)、②胃全摘術(+下部食道切除術)、③食道切除術・胃上部切除術のいずれかが選択されます。リンパ節郭清の範囲は、食道への浸潤の長さによって決まります。2㎝以内なら腹部リンパ節のみ、2.1~4.0㎝なら下縦隔(縦隔は左右の肺に囲まれた空間)の一部と腹部のリンパ節を、4㎝を超えれば上中下の縦隔と腹部のリンパ節を郭清します。
低侵襲手術は基準を満たす医師や施設で
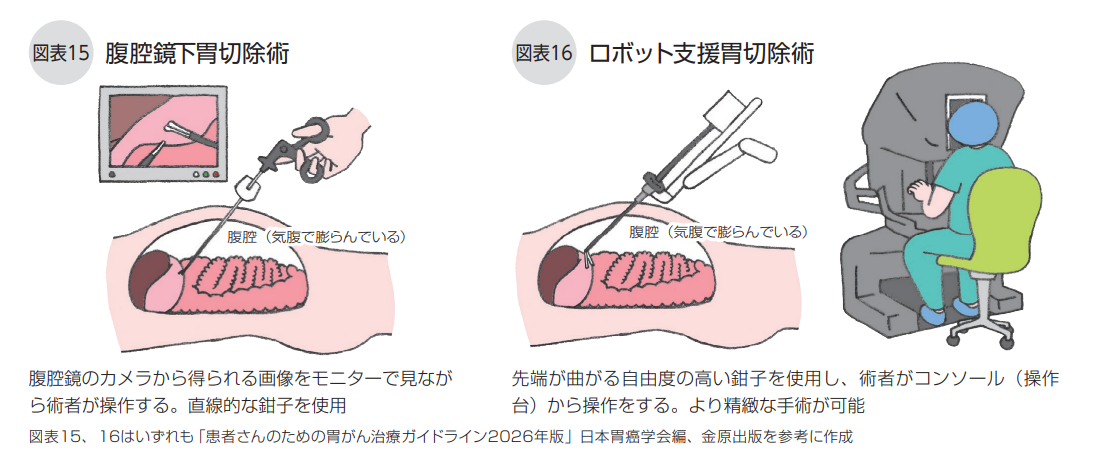
従来の開腹手術に比べ、体への負担(侵襲)が少ないことから、低侵襲手術と呼ばれる腹腔鏡下胃切除術やロボット支援胃切除術が広く行われています。
腹腔鏡下胃切除術は、おなかに小さな穴を数か所開け、そこから腹腔鏡というカメラや鉗子(手術の道具)を挿入して手術を行います(図表15)。切除する範囲や再建法などは開腹手術と変わりませんが、傷が目立ちにくく、術後の回復が早いなどのメリットがあります。幽門側胃切除術や、臨床的ステージⅠの胃がんに対する胃全摘術、噴門側胃切除術に対しては、標準治療の選択肢の1つとして強く推奨されており、進行胃がんへの胃全摘術では弱く推奨されています。
医療用ロボットを使ったロボット支援胃切除術は近年、大規模な施設を中心に導入が進んでいます。腹腔鏡下胃切除術と同じようにおなかに小さな穴を開け、そこから挿入したロボット用カメラや鉗子を医師が遠隔操作して手術をします(図表16)。自由度の高い鉗子、高画質で立体的な三次元(3D)画像、手振れ防止機能などを備え、腹腔鏡下手術の発展型とも言えます。
臨床研究により、ロボット支援胃切除術は腹腔鏡下胃切除術よりも術後合併症が少ないことが示唆されています。再発率や生存率などは検証の途上にあり、切除可能な胃がんに行うことについては、弱く推奨されています。したがって、患者さんの希望も考慮しながら手術方法を選択することになります。
なお、腹腔鏡下胃切除術やロボット支援胃切除術はいずれも高度な技術を要するため、日本内視鏡外科学会が定める基準などを満たした医師や施設において行うことが重要です。
どのような手術と再建法を選択するかについては、患者さんの術後の生活に大きくかかわります。医師からイラストなどを使ってていねいに説明してもらうとともに、患者さんの希望もしっかりと伝え、納得して手術を受けることが大切です。
手術後の食事 – ダンピング症候群について
手術で胃が小さくなる、またはなくなると、食べ物がすぐに小腸に送られるため、ダンピング症候群といわれるさまざまな症状が起こります。ダンピングの症状には食後30分ぐらいに現れる早期ダンピングと、2~3時間経過してから現れる後期ダンピングがあります。早期ダンピングは未消化の食べ物が急激に小腸に流れ込むことで起こり、動悸や頻脈、顔のほてり、脱力感、腹痛、腹鳴、下痢などが現れます。1回の食事量を減らし、ゆっくりとよくかんで食べることが対策になります。
後期ダンピングは、小腸で急速に糖質が吸収されるため、一過性に高血糖となり、血糖値を下げるインスリンが大量に分泌されて逆に低血糖状態になります。症状は、めまい、脱力感、眠気、冷や汗、動悸、手指の震え、頻脈などです。ひどいときには意識を失って倒れることもあり、外出中や運転中は特に注意が必要です。糖質を多く含むごはん類や麺類、パン、甘いジュースなどを短時間に大量にとることは控えましょう。食後2~3時間して低血糖の症状が起こりそうなときは、血糖値を上げるためにアメ玉をなめたり、甘いジュースを飲んだりすると治まります。
ダンピングの症状に限らず、胃を切除すると食生活に大きな変化が起こります。食べ物が少ししか入らず、すぐ満腹になるため、食事の回数を増やし、少量ずつ食べることが基本です。朝昼晩の3回+間食2回の1日5食に分けるのが一例です。食欲も、胃から分泌されていた食欲を高めるホルモン(グレリン)が激減するため低下します。
体重は減少(胃を残す手術で、平均 5~10%、全摘で同10~20%)しますが、やがて体が順応して食べられる量が増え、多くの場合、体重も下げ止まります。
胃がん手術後の合併症
胃がんの手術後に起こり得る合併症には、縫合不全、膵液ろう、腹腔内膿瘍などがあります。
消化管を縫い合わせた部分がうまく治らずに、食べ物や消化液が漏れるのが縫合不全です。腹腔内に膵液が漏れる膵液ろうは膵臓の一部を切除したり、膵臓のまわりのリンパ節郭清を行う際に膵臓に傷がつくことが原因で発症します。これらの合併症が発生すると、おなかの中に感染を生じ、膿が貯留します(腹腔内膿瘍)。腹腔内膿瘍により、腹痛や発熱が出現します。
治療の基本は膿や膵液、消化液などを体外に流出させるドレナージと抗菌薬の投与です。縫合不全では絶食も必要となります。
参考資料
もっと知ってほしい胃がんのこと 2026年版,pp.11-14






























