ここまでできる「がんの在宅医療」
病院や診療所だけでなく、在宅でも医療が行われます。がん医療も在宅で受けられます。在宅医療の大きなメリットは、その方にふさわしい環境で、気兼ねなく生活を送りながら医療を受けられることです。がん末期の場合は、40歳以上であれば介護保険制度も活用できます。そこで、医療保険と介護保険を活用した、在宅での上手な医療・介護の受け方について解説します。
在宅療養支援診療所、在宅療養支援病院を利用しましょう
在宅医療を担う医療機関として中心的な役割を果たしているのが、在宅療養支援診療所と在宅療養支援病院です。
■在宅療養支援診療所・在宅療養支援病院とは
- 24時間連絡を受けられる医師または看護職員がいる。
- 24時間にわたり往診が可能な体制にある。(施設単独または他の医療機関との連携による場合がある)
- 24時間にわたり訪問看護が可能な体制にある。
(施設単独または他の医療機関や訪問看護ステーションとの連携による場合がある) - 他の医療機関との連携などによって病床を確保し、在宅の患者の緊急入院に対応できる。
- 地域の福祉サービスなどとも連携し、福祉サービスの紹介もできる。
現在、在宅療養支援診療所は14,186施設、在宅療養支援病院は875施設(そのうち「機能強化型」は498施設)あります。(平成25年7月現在)
また、平成24年度の診療報酬改定で機能強化型在宅療養支援診療所、機能強化型在宅療養支援病院の要件が設定され、がん患者さんの在宅医療が推進されています。さらに在宅医療を担う医療機関が連携し、質の高い在宅医療を患者さんに提供することを目的に、平成26年度の診療報酬改定では、機能強化型在宅療養支援診療所と機能強化型在宅療養支援病院の要件が以下のように変更されました。
■機能強化型在宅療養支援診療所・病院とは
- 在宅医療を担当する常勤の医師が3名以上いる。
- 過去1年間の緊急往診の実績が10件以上ある。
- 過去1年間の在宅看取りの実績が4件以上ある。
- 複数の医療機関が連携して「連携型」として上記(1)~(3)の要件を満たしていることもある。
その場合、それぞれの医療機関は
(a) 過去1年間の緊急往診の実績4件以上ある。
(b) 過去1年間の看取りの実績2件以上ある。
現在、機能強化型在宅療養支援診療所は3,392施設、機能強化型在宅療養病院は498施設あります。(平成25年7月現在)
在宅療養支援診療所や在宅療養支援病院は、下記のホームページなどで調べることができます。また、地元の保健所や医師会に電話して聞いてみてもよいでしょう。
- 厚生労働省・地方厚生(支)局
https://kouseikyoku.mhlw.go.jp/ - 独立行政法人福祉医療機構 WAM NET「サービス提供機関の情報(医療機能情報)」
一般社団法人全国在宅療養支援診療所連絡会「会員リスト」(827件/2015年4月12日現在)
http://www.zaitakuiryo.or.jp/list/index.html
往診と訪問診療
在宅医療は、往診または訪問診療、訪問看護を受けることです。
●往診とは、患者側の求めによって緊急的に実施するものです。訪問診療は、事前に作成した計画に基づいて実施するものです。訪問看護は、医師の指示に基づいて看護師、保健師、助産師、または准看護師が行います。
●患者さんは、原則として在宅医療費の3割を自己負担する必要がありますが、往診、訪問診療、訪問看護のどれを選択するかで医療費が異なります。また、往診あるいは訪問診療に要した医療者の交通費も患者さんが負担することになっています。一定金額以上の医療費を支払った場合は、医療費控除を受けることができます。詳しくは、「税金の医療費控除」のページをご参照ください。
在宅で受けられるがん医療
がんの在宅医療は、上記の訪問診療と往診、訪問看護の組み合わせによって、かなりの領域の対応ができます。また、がんの医療は、外科療法、放射線療法、化学療法、緩和ケアに大別できますが、在宅医療の場合は、専門的かつ本格的な疼痛管理、緩和ケアが受けられます。
●原則としてがん末期の患者さんに対して、在宅で麻薬(モルヒネ等)ほか鎮痛剤を使用した鎮痛療法が行われます。
●在宅で麻薬(モルヒネ等)を使用している患者さんに対しては、薬剤師が訪問し、その服用や保管の状況を確認し、指導します。
介護保険の在宅サービスについて
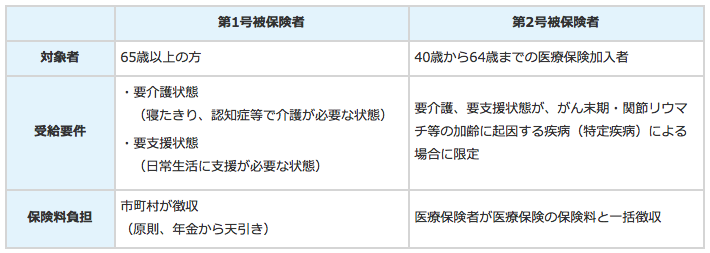
40歳以上のがん末期の患者さんであれば介護保険も利用できます。介護保険は、高齢者(65歳以上の人)だけがサービスを利用できるものと思われがちですが、40~64歳であっても、がん末期の患者さんであれば、介護保険による在宅サービスが利用できます。
●介護保険の加入者要件
厚生労働省HP「介護保険制度の概要」より(http://www.mhlw.go.jp/topics/kaigo/index_gaiyo.html)
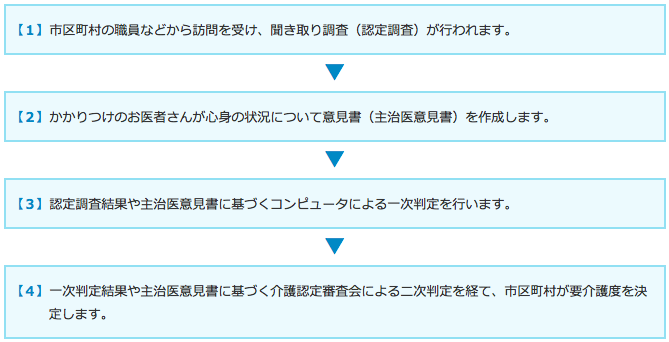
介護サービスを利用するには、「要介護認定」を受ける必要があります。まず、お住まいの市区町村の窓口で要介護認定(要支援認定を含む)の申請を行うと、次のような流れで要介護度が決定されます。
■「要介護認定」を受けるまでの流れ
- 介護サービスを利用するまでの流れ:厚生労働省
http://www.kaigokensaku.jp/commentary/flow.html
介護保険では、要介護度に応じて受けられるサービスが決まっていますので、詳しくは「介護サービスを利用するまでの流れ:厚生労働省」をご参照ください。
がん末期の患者さんは、心身の状況に応じて迅速な介護サービスを必要とする場合が少なくありません。このような場合、保険者(市区町村)の判断で、その「要介護認定」が出る前に介護サービスを受けることができます。40歳以上のがん末期の患者さん、そのご家族の方は、まず市区町村の介護保険の窓口に相談するとよいでしょう。
介護保険制度における自己負担
介護保険のサービスを利用した時の自己負担は、サービス費用の1割(9割は介護保険より給付)です。
介護保険制度でのサービスは、(1)施設サービス、(2)居宅(在宅)サービスに大きく分かれます。実際に利用できるサービスの量は要介護度によって異なっており、比較的重度な人が多くサービスを利用できるようになっています。なお、日常生活費や食費は、介護保険から給付されませんので、全額自己負担となります。
■介護保険制度で受けるサービスの負担額について
- ショートステイや施設サービス
利用する際には、サービス費用1割の他に日常生活費、食費、居住費が別途かかります。全額自己負担ですが、所得の低い方を対象に食費と居住費の軽減制度があります。 - デイサービス
利用する際には、サービス費用1割の他に日常生活費、食費が別途かかり、全額自己負担となります。 - 福祉用具購入費および住宅改修費
介護で必要となる福祉用具購入および住宅改修の費用は、1割が自己負担(上限あり)となります。利用者は、いったんサービス提供者に費用を支払い、その後、市区町村に申請すれば9割の払い戻しが受けられます。
■1ヵ月における介護サービスの区分支給限度基準額
介護サービスでは、要介護度別に「区分支給限度基準額」が設定され、一定の制約の範囲内でサービスを選択できるようになっています。
●区分支給限度基準額のイメージ図

○要支援1:5,032単位(約50,320円)
○要支援2:1,0531単位(約105,310円)
○要介護1:16,765単位(約16万7,650円)
○要介護2:19,705単位(約19万7,050円)
○要介護3:27,048単位(約27万0,480円)
○要介護4:30,938単位(約30万9,380円)
○要介護5:36,217単位(約36万2,170円)
注)1単位=地域により10円
厚生労働省・社会保障審議会介護給付費分科会(2019年度介護報酬改定に係る諮問について)
https://www.mhlw.go.jp/stf/shingi2/0000203994_00014.html
介護保険で利用できる在宅サービスの種類
介護保険制度では、以下のような居宅サービスがあります。
| ▽訪問介護 ▽訪問入浴介護 ▽訪問看護 ▽訪問リハビリテーション |
▽通所介護 ▽通所リハビリテーション ▽短期入所生活介護 |
▽短期入所療養介護 ▽福祉用具貸与(レンタル) ▽住宅改修費の支給 など |
40~64歳のがん末期患者の方等には福祉用具貸与に介護保険が適用されます。また、軽度者の福祉用具貸与にも、一定の手続きにより介護保険が保険適用できることとなりました。急速な悪化の可能性を示す医師の主治医意見書や、サービス担当者会議などを通じて貸与が必要と考えられる福祉用具が記されたケアプランなどで、市町村が保険適用の可否を判断します。介護認定審査会が、市町村に保険適用が可能と意見付記することもできる仕組みです。
なお、前述のように介護保険制度においても訪問看護がありますが、がん末期の場合は原則として医療保険での訪問看護を使うことになります。したがって、がん末期で居宅サービスを利用する場合は、ホームヘルパーによる訪問介護、訪問入浴介護、福祉用具貸与といったものが中心になります。
詳細については、お住まいの市区町村の介護保険の窓口にお問い合わせください。
高額医療・高額介護合算療養費制度
がん末期の患者さんの場合は、上記のような介護サービスの自己負担だけでなく、例えば訪問診療や訪問看護などを受けることによる医療保険での自己負担も発生しているはずです。仮に、医療保険、介護保険それぞれの自己負担額はあまり大きくないとしても、両方を合わせれば大きな負担となることもあります。そのようなケースでは、高額医療・高額介護合算療養費制度を活用とするとよいでしょう。同制度を活用すれば、医療費と介護費の両者の自己負担の合計が必ず一定額以内に収まるようになります。
■高額医療・高額介護合算療養費制度
世帯内で同一の医療保険に加入している方について、1年間(毎年8月1日~翌年7月31日)において医療保険と介護保険の自己負担額の合計が所定の金額を超えた場合、申請することによって、その超えた分を保険者が支給する制度です。
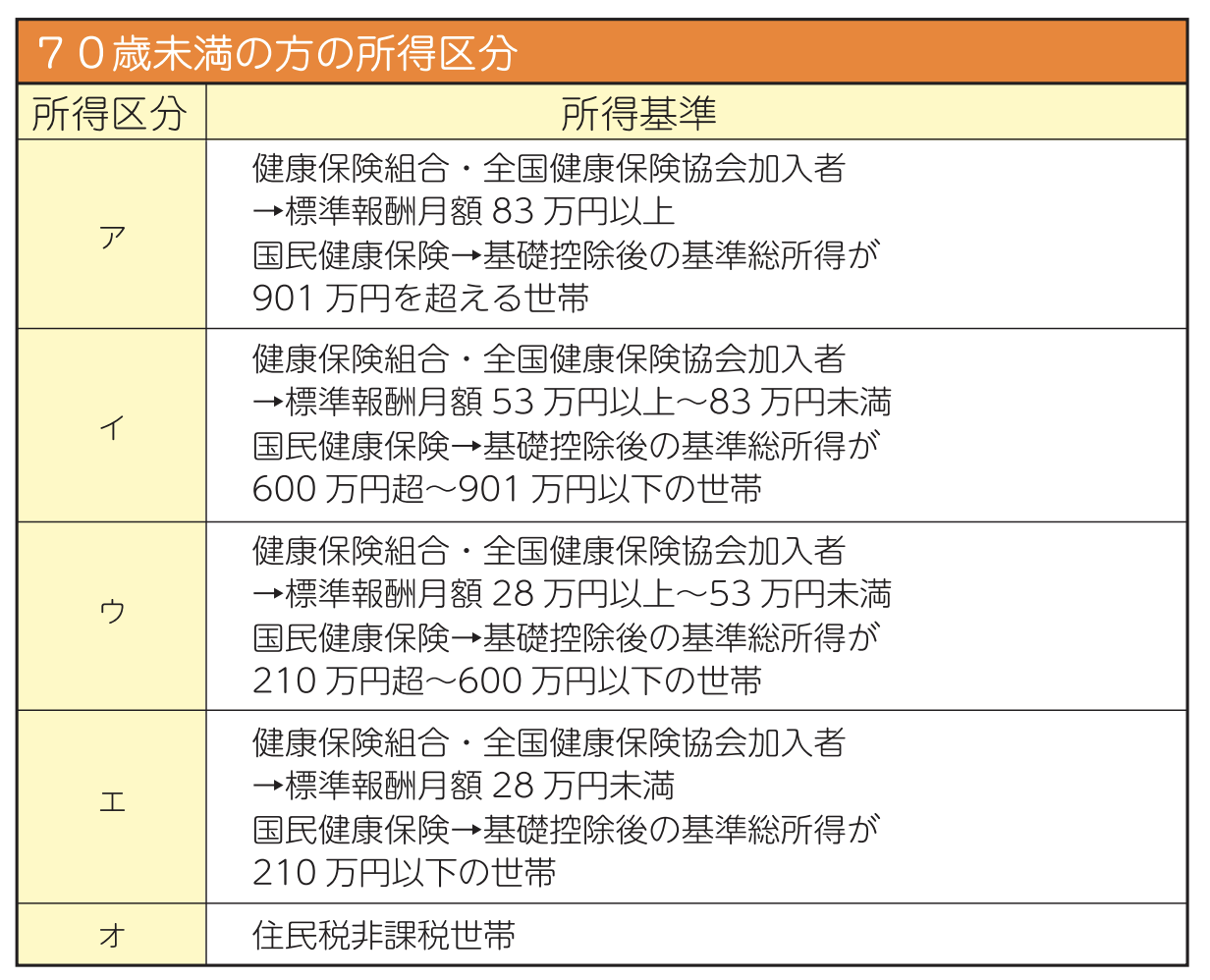
その自己負担限度額は下表のように、所得や年齢によって細かく規定されています。
高額医療費制度の自己負担限度額(平成30年8月現在)
<70歳未満の方>
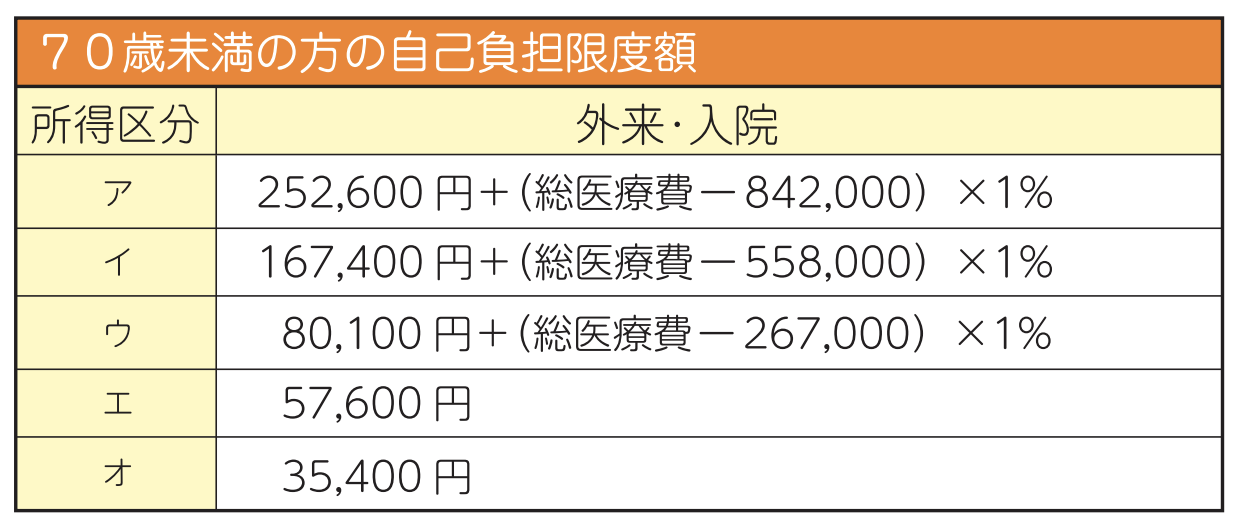
※1:ここでいう「年間所得」とは、前年の総所得金額及び山林所得金額並びに株式・長期(短期)譲渡所得金額等の合計額から基礎控除(33万円)を控除した額(ただし、雑損失の繰越控除額は控除しない)のことを指します(いわゆる「旧ただし書所得」)。
※2:高額療養費を申請される月以前の直近12ヵ月の間に高額療養費の支給を受けた月が3ヵ月以上ある場合は、4ヵ月目から「多数該当」という扱いになり、自己負担限度額が軽減されます。
<70歳以上の方>

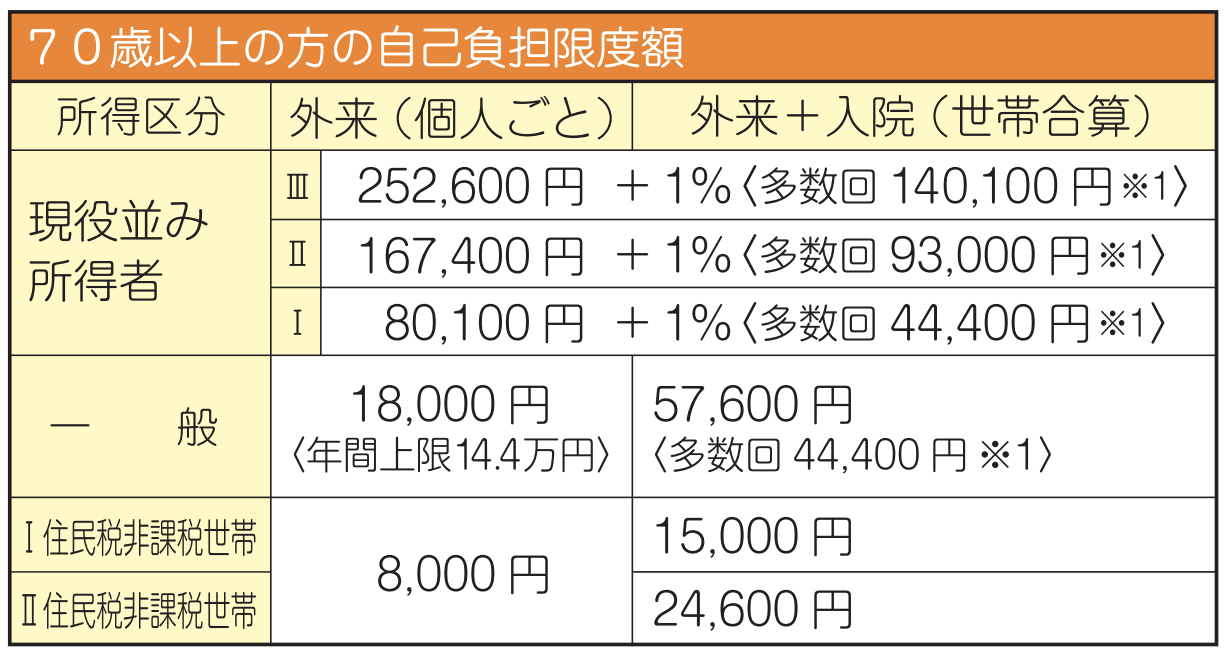
注)同一の医療機関等における自己負担(院外処方代を含みます)では上限額を超えないときでも、同じ月の複数の医療機関等における自己負担を合算することができます。この合算額が負担の上限額を超えれば、高額療養費の支給対象となります。
なお、平成27年1月からは、それまでよりも所得区分を細かくして上限額を設定するなど、全面的な見直しを行った高額療養費制度が適用されます。それに伴い高額医療・高額介護合算療養費制度での限度額も変更となりますが、平成26年8月~平成27年7月は移行期で、同27年8月以降は全面的に適用となります。
厚生労働省保険局保険課資料を参考
高額医療・高額介護合算療養費制度の詳細は、厚生労働省の「高額医療・高額介護合算療養費制度について」のホームページをご参照ください。
厚生労働省「高額医療・高額介護合算療養費制度について」
http://www.mhlw.go.jp/topics/2009/07/tp0724-1.html
参考資料
- 厚生労働省「平成26年度診療報酬改定説明会」(平成26年3月5日)諸資料
- 厚生労働省ホームページ「要介護認定」 (http://www.mhlw.go.jp/topics/kaigo/index_nintei.html)
- 『診療報酬2014 BASIC点数表』(医学通信社)